- Mô tả
- Chỉ định
- Dược lực học
- Động lực học
- Tương tác thuốc
- Chống chỉ định
- Liều lượng & cách dùng
- Tác dụng phụ
- Lưu ý
- Quá liều
- Mô tả
- Chỉ định
- Dược lực học
- Động lực học
- Tương tác thuốc
- Chống chỉ định
- Liều lượng & cách dùng
- Tác dụng phụ
- Lưu ý
- Quá liều
Doripenem: Kháng sinh nhóm carbapenem điều trị nhiễm khuẩn trong ổ bụng có biến chứng
07/01/2026
Mặc định
Lớn hơn
Doripenem là một kháng sinh thuộc nhóm carbapenem, được sử dụng chủ yếu trong điều trị các nhiễm khuẩn nặng do vi khuẩn Gram dương, Gram âm và vi khuẩn kỵ khí nhạy cảm. Doripenem thường được dùng trong nhiễm khuẩn ổ bụng, nhiễm khuẩn đường tiết niệu phức tạp và viêm phổi bệnh viện. Thuốc chỉ sử dụng theo đường tiêm truyền và cần thận trọng vì có nguy cơ gây phản ứng quá mẫn, đặc biệt ở người dị ứng beta-lactam.
- Mô tả
- Chỉ định
- Dược lực học
- Động lực học
- Tương tác thuốc
- Chống chỉ định
- Liều lượng & cách dùng
- Tác dụng phụ
- Lưu ý
- Quá liều
- Mô tả
- Chỉ định
- Dược lực học
- Động lực học
- Tương tác thuốc
- Chống chỉ định
- Liều lượng & cách dùng
- Tác dụng phụ
- Lưu ý
- Quá liều
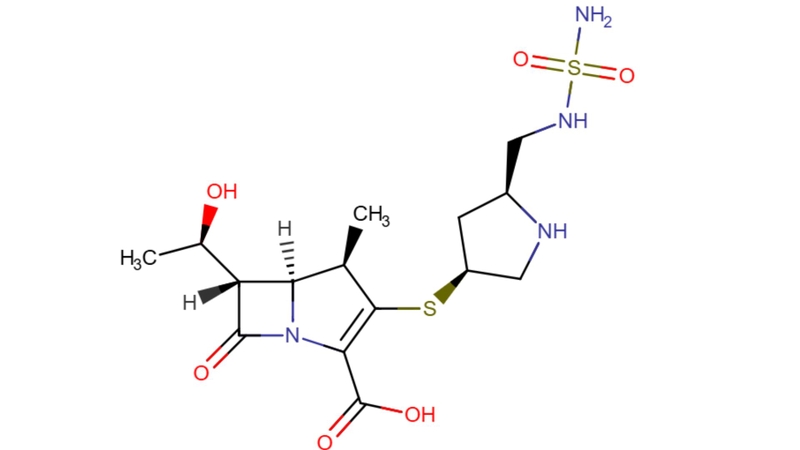
Mô tả
Tên thuốc gốc (Hoạt chất)
Doripenem
Loại thuốc
Kháng sinh nhóm carbapenem, họ beta-lactam.
Dạng thuốc và hàm lượng
Thuốc được bào chế dưới dạng bột pha tiêm, trong đó mỗi lọ chứa Doripenem monohydrat với hàm lượng quy đổi tương ứng 250 mg hoặc 500 mg Doripenem.
Chỉ định
Doripenem được chỉ định trong điều trị nhiễm khuẩn ổ bụng có biến chứng do nhiều chủng vi khuẩn nhạy cảm, bao gồm Escherichia coli, Klebsiella pneumoniae, Pseudomonas aeruginosa, các vi khuẩn kỵ khí thuộc nhóm Bacteroides như Bacteroides caccae, Bacteroides fragilis, Bacteroides thetaiotaomicron, Bacteroides uniformis, cùng với các cầu khuẩn như Streptococcus intermedius, Streptococcus constellatus và Peptostreptococcus micros.
Doripenem được sử dụng trong điều trị nhiễm khuẩn đường tiết niệu phức tạp, bao gồm cả viêm thận bể thận, do các vi khuẩn nhạy cảm như Escherichia coli (kể cả những trường hợp kèm theo nhiễm khuẩn huyết), Klebsiella pneumoniae, Proteus mirabilis, Pseudomonas aeruginosa và Acinetobacter baumannii.
Dược lực học
Phổ tác dụng
Doripenem là kháng sinh có phổ kháng khuẩn rộng, tác động lên nhiều vi khuẩn Gram âm, Gram dương hiếu khí cũng như một số vi khuẩn kỵ khí. Phổ hoạt tính của Doripenem nhìn chung tương tự meropenem và imipenem. Tuy nhiên, Doripenem thể hiện hiệu lực mạnh hơn so với một số carbapenem khác đối với các chủng Enterobacteriaceae và Pseudomonas aeruginosa. Doripenem cho thấy hiệu quả in vitro và trên lâm sàng đối với nhiều vi khuẩn Gram dương hiếu khí, bao gồm Streptococcus intermedius và Streptococcus constellatus.
Ngoài ra, thuốc còn có hoạt tính in vitro đối với Staphylococcus aureus (bao gồm các chủng nhạy cảm với methicillin và oxacillin), Staphylococcus epidermidis, Streptococcus agalactiae (liên cầu nhóm B) và Streptococcus pyogenes (liên cầu beta tan huyết nhóm A). Bên cạnh đó, Doripenem cũng thể hiện tác dụng in vitro và trên lâm sàng đối với các vi khuẩn Gram âm hiếu khí như Escherichia coli, Klebsiella pneumoniae, Proteus mirabilis, Pseudomonas aeruginosa và Acinetobacter baumannii.
Thuốc còn có hoạt tính in vitro đối với một số chủng khác như Citrobacter freundii, Enterobacter cloacae, Enterobacter aerogenes, Klebsiella oxytoca, Morganella morganii, Serratia marcescens và một số chủng Burkholderia cepacia. Ngoài ra, Doripenem thể hiện hiệu quả in vitro và trên lâm sàng đối với nhiều vi khuẩn kỵ khí nhạy cảm, bao gồm Bacteroides fragilis, Bacteroides caccae, Bacteroides thetaiotaomicron, Bacteroides uniformis, Bacteroides vulgatus và Peptostreptococcus micros.
Cơ chế tác dụng
Doripenem là kháng sinh bán tổng hợp thuộc nhóm carbapenem, có đặc điểm cấu trúc và hoạt tính dược lý tương đồng với các carbapenem khác như ertapenem, imipenem và meropenem. Thuốc phát huy tác dụng diệt khuẩn bằng cách ức chế quá trình hình thành vách tế bào vi khuẩn. Tương tự các kháng sinh beta-lactam, Doripenem gắn vào các protein gắn penicillin (penicillin-binding proteins - PBP), từ đó làm bất hoạt các enzym tham gia tổng hợp vách tế bào. Hoạt chất này có ái lực cao đối với PBP-2 và PBP-3 của Pseudomonas aeruginosa cũng như PBP-2 của Escherichia coli, góp phần tạo nên hiệu lực kháng khuẩn mạnh.
Động lực học
Hấp thu
Do được sử dụng theo đường tiêm truyền tĩnh mạch, Doripenem được hấp thu hoàn toàn và nhanh chóng vào vòng tuần hoàn.
Phân bố
Doripenem có đặc tính dược động học tuyến tính trong khoảng liều truyền tĩnh mạch từ 0,5 đến 1 g. Ở người trưởng thành khỏe mạnh, sau khi truyền tĩnh mạch liều 500 mg trong thời gian 1 giờ, nồng độ đỉnh trong huyết tương đạt khoảng 23 microgam/ml. Tỷ lệ Doripenem gắn với protein huyết tương tương đối thấp, khoảng 8,1%, và hầu như không phụ thuộc vào nồng độ thuốc trong huyết tương. Doripenem được phân bố rộng rãi vào nhiều mô và dịch của cơ thể, bao gồm các cơ quan trong ổ bụng, dịch phúc mạc, mật, mô túi mật và nước tiểu. Thể tích phân bố ở trạng thái ổn định ở người trưởng thành khỏe mạnh trung bình khoảng 16,8 lít, dao động từ 8,09 đến 55,5 lít, tương đương với thể tích dịch ngoại bào (18,2 lít).
Chuyển hóa
Doripenem được chuyển hóa một phần thành chất chuyển hóa mở vòng không còn hoạt tính, được gọi là Doripenem M-1, chủ yếu dưới tác dụng của enzym dehydropeptidase-I. Các nghiên cứu in vitro cho thấy Doripenem không bị chuyển hóa bởi hệ enzym cytochrom P450 tại gan.
Thải trừ
Doripenem được đào thải chủ yếu qua thận dưới dạng còn hoạt tính, thông qua cả quá trình lọc cầu thận và bài tiết ở ống thận. Sau khi sử dụng liều đơn 500 mg, khoảng 75% liều dùng được tìm thấy trong nước tiểu ở dạng không đổi, trong khi khoảng 15% được thải trừ dưới dạng chất chuyển hóa trong vòng 48 giờ, lượng thuốc thải qua phân chiếm dưới 1%. Ở người có chức năng thận bình thường, Doripenem không có xu hướng tích lũy khi dùng theo phác đồ liều lặp lại (truyền tĩnh mạch 500 mg hoặc 1 g trong 1 giờ, mỗi 8 giờ, kéo dài 7 - 10 ngày). Thời gian bán thải trong huyết thanh của thuốc vào khoảng 1 giờ ở người trưởng thành khỏe mạnh. Diện tích dưới đường cong (AUC) tăng lên ở bệnh nhân suy thận, và Doripenem có thể bị loại bỏ khỏi cơ thể thông qua thẩm tách máu.
Tương tác thuốc
Acid valproic/natri valproat: Doripenem có thể làm giảm nồng độ acid valproic trong huyết thanh xuống dưới ngưỡng điều trị, từ đó làm tăng nguy cơ xuất hiện hoặc tái phát cơn động kinh. Cơ chế tương tác chưa được xác định đầy đủ, tuy nhiên các nghiên cứu in vitro và trên động vật cho thấy Doripenem có khả năng ức chế quá trình thủy phân chất chuyển hóa glucuronid, làm hạn chế sự tái tạo acid valproic tự do. Trong trường hợp không thể thay thế Doripenem bằng kháng sinh khác, cần cân nhắc bổ sung hoặc điều chỉnh liệu pháp chống động kinh phù hợp. Dược động học của Doripenem không bị ảnh hưởng bởi acid valproic.
Probenecid: Probenecid làm giảm sự bài tiết Doripenem tại ống thận, dẫn đến tăng nồng độ thuốc trong máu và kéo dài thời gian thải trừ. Do nguy cơ làm tăng tác dụng không mong muốn, không nên phối hợp Doripenem với probenecid.
Các thuốc kháng sinh khác: Các nghiên cứu in vitro cho thấy Doripenem ít có khả năng gây đối kháng hoặc bị đối kháng tác dụng khi dùng cùng các kháng sinh khác như amikacin, co-trimoxazol, daptomycin, levofloxacin, linezolid và vancomycin.
Các thuốc liên quan đến enzym cytochrom P450: Dữ liệu in vitro cho thấy Doripenem không gây tương tác đáng kể với các thuốc bị ảnh hưởng hoặc chuyển hóa bởi hệ enzym cytochrom P450 tại gan.
Các thuốc chuyển hóa qua UGT1A1: Các nghiên cứu in vitro cho thấy Doripenem không gây cảm ứng enzym uridin diphosphat-glucuronosyl transferase 1A1 (UGT1A1), do đó nguy cơ tương tác qua con đường này là thấp.
Chống chỉ định
Doripenem chống chỉ định ở những bệnh nhân có tiền sử quá mẫn nặng với Doripenem hoặc với các kháng sinh khác thuộc nhóm carbapenem. Ngoài ra, thuốc không được sử dụng cho người đã từng xuất hiện phản ứng phản vệ khi dùng các kháng sinh nhóm beta-lactam.
Liều lượng & cách dùng
Liều dùng
Người lớn
Nhiễm khuẩn ổ bụng có biến chứng
Doripenem được sử dụng với liều 500 mg, truyền tĩnh mạch mỗi 8 giờ trong thời gian 1 giờ. Thời gian điều trị thường kéo dài từ 5 đến 14 ngày. Khi bệnh nhân có đáp ứng lâm sàng tốt sau tối thiểu 3 ngày điều trị bằng kháng sinh đường tĩnh mạch, có thể cân nhắc chuyển sang liệu pháp kháng sinh đường uống phù hợp để tiếp tục hoàn tất liệu trình.
Nhiễm khuẩn đường tiết niệu có biến chứng, bao gồm viêm thận bể thận
Liều khuyến cáo của Doripenem là 500 mg, truyền tĩnh mạch mỗi 8 giờ trong 1 giờ. Thời gian điều trị thông thường là 10 ngày và có thể kéo dài đến 14 ngày trong trường hợp bệnh nhân kèm theo nhiễm khuẩn huyết.
Trẻ em
Hiệu quả và độ an toàn của Doripenem ở trẻ em hiện chưa được chứng minh.
Đối tượng khác
Bệnh nhân suy thận
Cần điều chỉnh liều Doripenem khi sử dụng cho bệnh nhân có độ thanh thải creatinin (ClCr) dưới 50 ml/phút nhằm hạn chế nguy cơ tích lũy thuốc. Cụ thể, ở bệnh nhân có ClCr từ 30 đến 50 ml/phút, liều khuyến cáo là 250 mg, truyền tĩnh mạch mỗi 8 giờ trong thời gian 1 giờ. Đối với bệnh nhân có ClCr từ 11 đến 29 ml/phút, liều dùng được điều chỉnh còn 250 mg, truyền tĩnh mạch mỗi 12 giờ trong 1 giờ.
Doripenem có thể bị loại bỏ khỏi cơ thể trong quá trình thẩm tách máu. Tuy nhiên, hiện chưa có đủ dữ liệu lâm sàng để đưa ra khuyến cáo cụ thể về việc điều chỉnh liều cho bệnh nhân đang được thẩm tách máu, do đó cần thận trọng và theo dõi chặt chẽ khi sử dụng.
Cách dùng
Hoàn nguyên
Thêm 10 ml nước cất pha tiêm hoặc dung dịch natri clorid 0,9% vào lọ Doripenem 250 mg hoặc 500 mg, lắc nhẹ để tạo hỗn dịch với nồng độ tương ứng 25 mg/ml hoặc 50 mg/ml. Hỗn dịch không được tiêm trực tiếp, bắt buộc phải pha loãng trước khi truyền tĩnh mạch.
Pha loãng trước khi truyền
- Liều 500 mg: Rút toàn bộ hỗn dịch từ lọ 500 mg, bơm vào túi 100 ml dung dịch natri clorid 0,9% hoặc glucose 5%, lắc đều đến khi dung dịch trong suốt. Nồng độ sau pha loãng khoảng 4,5 mg/ml.
- Liều 250 mg (lọ 250 mg): Rút hỗn dịch từ lọ 250 mg, bơm vào túi 50 ml hoặc 100 ml dung dịch natri clorid 0,9% hoặc glucose 5%, lắc đều. Nồng độ đạt khoảng 4,2 mg/ml (túi 50 ml) hoặc 2,3 mg/ml (túi 100 ml).
- Liều 250 mg (từ lọ 500 mg): Rút hỗn dịch từ lọ 500 mg, bơm vào túi 100 ml dung dịch natri clorid 0,9% hoặc glucose 5%, lắc đều, sau đó rút bỏ 55 ml dịch. Phần dịch còn lại chứa 250 mg Doripenem, nồng độ khoảng 4,5 mg/ml.
Tác dụng phụ
Thường gặp
- Da: Viêm tĩnh mạch tại chỗ tiêm, ngứa, nổi ban da.
- Tiêu hóa: Buồn nôn, tiêu chảy, nhiễm Candida vùng hầu họng.
- Gan: Tăng men gan.
- Thần kinh: Đau đầu.
- Huyết học: Thiếu máu.
- Sinh dục: Ngứa âm hộ.
Ít gặp
Viêm đại tràng liên quan Clostridioides difficile.
Chưa rõ tần suất
- Da: Hội chứng Stevens-Johnson, hoại tử thượng bì nhiễm độc.
- Huyết học: Giảm bạch cầu hạt, giảm bạch cầu đa nhân trung tính, giảm tiểu cầu.
- Miễn dịch: Phản vệ, phản ứng quá mẫn.
- Thần kinh: Co giật.
- Thận: Suy thận, suy giảm chức năng thận.
- Hô hấp: Viêm phổi kẽ.

Lưu ý
Lưu ý chung
Chỉ sử dụng Doripenem theo chỉ định của bác sĩ. Thận trọng ở bệnh nhân suy thận, tiền sử dị ứng với kháng sinh beta-lactam hoặc có nguy cơ co giật. Theo dõi chức năng thận, phản ứng quá mẫn và các dấu hiệu nhiễm khuẩn thứ phát trong quá trình điều trị.
Lưu ý với phụ nữ có thai
Trong các thử nghiệm tiền lâm sàng trên động vật, Doripenem không ghi nhận tác dụng bất lợi rõ ràng đối với sự phát triển của thai. Hiện chưa có nghiên cứu lâm sàng có đối chứng đầy đủ trên phụ nữ mang thai, vì vậy chưa thể kết luận chắc chắn về mức độ an toàn cũng như nguy cơ tiềm ẩn đối với thai nhi. Do sự khác biệt giữa dữ liệu trên động vật và trên người, Doripenem chỉ nên được cân nhắc sử dụng cho phụ nữ mang thai khi lợi ích điều trị được đánh giá vượt trội so với nguy cơ có thể xảy ra.
Lưu ý với phụ nữ cho con bú
Các nghiên cứu trên động vật cho thấy Doripenem và các chất chuyển hóa của thuốc có thể được bài tiết qua sữa. Ở người, hiện chưa có dữ liệu xác định thuốc có đi vào sữa mẹ hay không. Tuy vậy, do nhiều thuốc có khả năng bài tiết qua sữa, cần thận trọng khi chỉ định Doripenem cho phụ nữ đang cho con bú, đồng thời theo dõi kỹ các dấu hiệu bất thường ở trẻ.
Lưu ý khi lái xe và vận hành máy móc
Doripenem nhìn chung ít ảnh hưởng đến khả năng lái xe và vận hành máy móc. Tuy nhiên, thuốc có thể gây một số tác dụng không mong muốn như đau đầu, chóng mặt hoặc co giật (hiếm gặp). Vì vậy, người bệnh nên thận trọng khi lái xe hoặc vận hành máy móc, đặc biệt trong thời gian đầu sử dụng thuốc hoặc khi xuất hiện các triệu chứng thần kinh.

Quá liều
Quá liều và xử trí
Quá liều và độc tính
Hiện chưa có nhiều dữ liệu về độc tính đặc hiệu khi quá liều Doripenem.
Cách xử lý khi quá liều
Khi dùng quá liều Doripenem, cần ngừng thuốc ngay và áp dụng các biện pháp điều trị hỗ trợ, điều trị triệu chứng thích hợp. Doripenem có thể được loại bỏ khỏi cơ thể bằng thẩm tách máu, tuy nhiên hiện chưa có đủ dữ liệu lâm sàng để đưa ra khuyến cáo cụ thể về việc chỉ định và tiến hành thẩm tách máu trong trường hợp quá liều Doripenem.
Quên liều và xử trí
Doripenem được sử dụng bằng đường truyền tĩnh mạch tại cơ sở y tế, do đó nguy cơ quên liều thường thấp. Nếu một liều bị bỏ sót, cần tiến hành truyền bù càng sớm càng tốt khi phát hiện. Không truyền gấp đôi liều để bù cho liều đã quên. Việc điều chỉnh thời điểm truyền tiếp theo nên được thực hiện dưới sự giám sát của nhân viên y tế để đảm bảo an toàn và hiệu quả điều trị.
- Drugbank: https://go.drugbank.com/drugs/DB06211
- Doripenem: https://www.drugs.com/dosage/doripenem.html
:format(webp)/Option_1_2_2d9677e5fd.png)
:format(webp)/Option_1_1_2a84e0cd00.png)
