- Mô tả
- Chỉ định
- Dược lực học
- Động lực học
- Tương tác thuốc
- Chống chỉ định
- Liều lượng & cách dùng
- Tác dụng phụ
- Lưu ý
- Quá liều
- Mô tả
- Chỉ định
- Dược lực học
- Động lực học
- Tương tác thuốc
- Chống chỉ định
- Liều lượng & cách dùng
- Tác dụng phụ
- Lưu ý
- Quá liều
Atosiban: Thuốc làm chậm quá trình chuyển dạ sinh non ở phụ nữ mang thai
08/12/2025
Mặc định
Lớn hơn
Atosiban là một chất ức chế co tử cung được dùng chủ yếu để trì hoãn chuyển dạ sinh non ở phụ nữ mang thai. Thuốc hoạt động bằng cách chặn tác dụng của oxytocin trên cơ tử cung, giúp giảm các cơn co và nguy cơ sinh sớm. Atosiban thường được dùng trong môi trường bệnh viện và chỉ áp dụng theo chỉ định của bác sĩ. Không gây nghiện nhưng cần giám sát y tế chặt chẽ để tránh tác dụng phụ trên tim mạch hoặc huyết áp của mẹ.
- Mô tả
- Chỉ định
- Dược lực học
- Động lực học
- Tương tác thuốc
- Chống chỉ định
- Liều lượng & cách dùng
- Tác dụng phụ
- Lưu ý
- Quá liều
- Mô tả
- Chỉ định
- Dược lực học
- Động lực học
- Tương tác thuốc
- Chống chỉ định
- Liều lượng & cách dùng
- Tác dụng phụ
- Lưu ý
- Quá liều
Mô tả
Tên thuốc gốc (Hoạt chất)
Atosiban
Loại thuốc
Atosiban là một loại thuốc ức chế tác dụng của oxytocin và vasopressin, được dùng để ngăn ngừa chuyển dạ sinh non ở phụ nữ mang thai trưởng thành có dấu hiệu lâm sàng cụ thể.
Dạng thuốc và hàm lượng
Atosiban được bào chế dưới dạng dung dịch cô đặc vô trùng để pha thành dung dịch tiêm truyền. Mỗi lọ dung dịch 5 ml chứa 37,5 mg Atosiban (dưới dạng axetat), tương đương 7,5 mg/ml trước khi pha loãng. Sau khi pha loãng, dung dịch tiêm đạt nồng độ 0,75 mg/ml, phù hợp để sử dụng trong điều trị trì hoãn chuyển dạ sinh non.
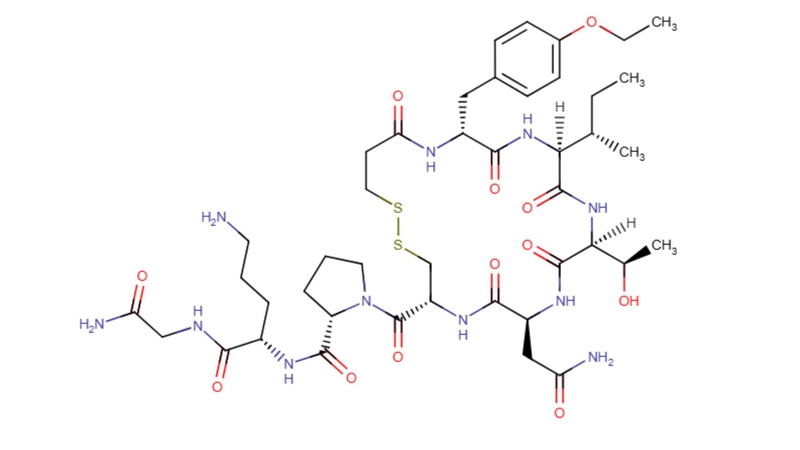
Chỉ định
Atosiban được sử dụng để trì hoãn chuyển dạ sinh non ở phụ nữ mang thai trưởng thành khi có các điều kiện sau:
- Cơn co tử cung xuất hiện đều đặn, kéo dài tối thiểu 30 giây và xảy ra ít nhất 4 lần trong vòng 30 phút.
- Cổ tử cung mở 1 - 3 cm (0 - 3 cm đối với sản phụ chưa từng sinh) và độ xóa cổ tử cung đạt ít nhất 50%.
- Tuổi thai từ 24 đến 33 tuần.
- Nhịp tim thai bình thường và ổn định.
Dược lực học
Oxytocin là hormon kích thích mạnh các cơn co cơ tử cung và giữ vai trò thiết yếu trong quá trình chuyển dạ, bao gồm cả sinh non. Do đó, thụ thể oxytocin (OTR) là mục tiêu chính để phát triển các thuốc giảm co, trong đó nhóm thuốc duy nhất được thiết kế đặc biệt để kiểm soát chuyển dạ sinh non là các chất đối kháng OTR (OTR-As).
Atosiban là một nonapeptide vòng tổng hợp, hoạt động như chất đối kháng cạnh tranh thụ thể oxytocin, ức chế sự tăng nồng độ canxi nội bào do oxytocin gây ra, từ đó làm giảm các cơn co thắt cơ tử cung.

Động lực học
Hấp thu
Ở phụ nữ chuyển dạ sớm được truyền Atosiban với liều 300 microgam/phút trong 6 - 12 giờ, nồng độ huyết tương đạt trạng thái ổn định trong vòng một giờ sau khi bắt đầu truyền, trung bình 442 ± 73 ng/ml, với phạm vi dao động từ 298 đến 533 ng/ml.
Sau khi kết thúc quá trình truyền dịch, nồng độ Atosiban trong huyết tương giảm nhanh với thời gian bán hủy ban đầu (tα) là 0,21 ± 0,01 giờ và thời gian bán hủy cuối cùng (tβ) là 1,7 ± 0,3 giờ. Giá trị thanh thải trung bình của thuốc là 41,8 ± 8,2 lít/giờ.
Phân bố
Thể tích phân phối trung bình của Atosiban là 18,3 ± 6,8 lít. Tỷ lệ gắn kết với protein huyết tương ở phụ nữ mang thai dao động từ 46 đến 48%, trong khi sự khác biệt về phần thuốc tự do giữa khoang mẹ và khoang thai nhi vẫn chưa được xác định rõ. Atosiban không tích tụ trong hồng cầu và có khả năng đi qua nhau thai. Sau khi truyền 300 microgam/phút cho phụ nữ mang thai đủ tháng khỏe mạnh, tỷ lệ nồng độ Atosiban ở thai nhi so với mẹ là 0,12.
Chuyển hóa
Atosiban tạo ra hai chất chuyển hóa thông qua quá trình cắt liên kết peptide giữa ornithine và proline, có khả năng xảy ra sau khi cầu nối disulfide bị phá vỡ. Phân tử lớn hơn vẫn duy trì hoạt tính đối kháng thụ thể oxytocin, nhưng yếu hơn phân tử gốc khoảng 10 lần. Khi sử dụng liều 300 μg/phút, tỷ lệ giữa phân tử gốc và chất chuyển hóa chính được ghi nhận là 1,4 vào giờ thứ hai và 2,8 vào cuối quá trình truyền.
Thải trừ
Một phần nhỏ Atosiban được bài tiết qua nước tiểu, trong khi phần lớn (gấp khoảng 50 lần) xuất hiện dưới dạng chất chuyển hóa phân tử lớn (des-(Orn⁸, Gly⁹-NH2)-[Mpa¹, D-Tyr(Et)², Thr⁴]-oxytocin). Lượng Atosiban thải ra qua phân hiện vẫn chưa được xác định rõ.
Tương tác thuốc
Atosiban không được cho là tương tác với các thuốc khác thông qua cơ chế cytochrome P450, vì các nghiên cứu in vitro cho thấy thuốc không phải là chất nền của hệ thống cytochrome P450 và cũng không ức chế các enzym chuyển hóa thuốc thuộc hệ này.
Các nghiên cứu tương tác giữa Atosiban với labetalol và betamethasone đã được thực hiện trên tình nguyện viên nữ khỏe mạnh. Kết quả cho thấy không có tương tác nào có ý nghĩa lâm sàng giữa Atosiban và các thuốc này.
Chống chỉ định
Không nên sử dụng Atosiban trong các trường hợp sau:
- Tuổi thai dưới 24 tuần hoặc trên 33 tuần đã đủ.
- Vỡ màng ối sớm ở thai >30 tuần.
- Nhịp tim thai nhi bất thường.
- Chảy máu tử cung trước sinh cần sinh gấp.
- Tiền sản giật hoặc sản giật nặng phải sinh ngay.
- Thai chết lưu trong tử cung.
- Nghi ngờ có nhiễm trùng tử cung.
- Nhau tiền đạo.
- Nhau bong non.
- Bất kỳ tình trạng nào khác của mẹ hoặc thai nhi khiến việc tiếp tục mang thai nguy hiểm.
- Quá mẫn với Atosiban hoặc bất kỳ tá dược nào.

Liều lượng & cách dùng
Liều dùng
Người lớn
Việc sử dụng Atosiban cần được bắt đầu và giám sát bởi bác sĩ có kinh nghiệm trong quản lý chuyển dạ sinh non.
Atosiban được tiêm tĩnh mạch theo ba giai đoạn liên tiếp: Liều bolus ban đầu 6,75 mg, được thực hiện với dung dịch tiêm Atosiban 6,75 mg/0,9 ml, ngay sau đó là truyền liên tục liều cao 300 microgam/phút bằng dung dịch cô đặc Atosiban 37,5 mg/5 ml để pha dung dịch tiêm trong vòng ba giờ. Tiếp theo là truyền liều thấp 100 microgam/phút bằng dung dịch cô đặc Atosiban 37,5 mg/5 ml đã pha loãng, kéo dài tối đa 45 giờ. Thời gian điều trị không được vượt quá 48 giờ và tổng liều dùng trong toàn bộ liệu trình tốt nhất không nên vượt quá 330,75 mg Atosiban.
Liệu pháp tiêm tĩnh mạch với liều bolus ban đầu Atosiban 6,75 mg/0,9 ml nên được bắt đầu càng sớm càng tốt ngay sau khi chẩn đoán chuyển dạ sinh non. Sau liều bolus, tiếp tục truyền dịch tĩnh mạch theo chỉ định. Nếu các cơn co tử cung vẫn tiếp tục trong quá trình điều trị bằng Atosiban, cần xem xét sử dụng phương pháp điều trị thay thế.
Nếu cần tiến hành điều trị lại bằng Atosiban, nên khởi đầu với liều tiêm tĩnh mạch 6,75 mg/0,9 ml, sau đó tiếp tục truyền dung dịch cô đặc Atosiban 37,5 mg/5 ml đã pha loãng để tiêm tĩnh mạch.
Trẻ em
An toàn và hiệu quả của Atosiban ở phụ nữ mang thai dưới 18 tuổi vẫn chưa được xác minh, do chưa có dữ liệu nghiên cứu đầy đủ.
Đối tượng khác
Kinh nghiệm sử dụng Atosiban ở bệnh nhân suy gan hoặc suy thận còn hạn chế. Ở người suy thận, không cần điều chỉnh liều do thuốc chỉ được bài tiết qua thận với lượng rất nhỏ. Tuy nhiên, cần thận trọng khi dùng Atosiban ở bệnh nhân có chức năng gan suy giảm.
Cách dùng
Trước khi pha hoặc tiêm truyền, cần kiểm tra thuốc kỹ lưỡng.
Quy trình chuẩn bị liều khởi đầu tiêm tĩnh mạch:
- Rút 0,9 ml dung dịch từ lọ chứa 6,75 mg/0,9 ml.
- Tiêm chậm dưới dạng liều bolus tĩnh mạch trong khoảng 1 phút.
- Dung dịch Atosiban 6,75 mg/0,9 ml nên được sử dụng ngay sau khi rút.
- Toàn bộ quá trình tiêm phải được giám sát chặt chẽ và theo dõi bởi bác sĩ chuyên môn.
Tác dụng phụ
Atosiban có thể gây ra một số tác dụng phụ, nhưng phần lớn thường nhẹ và thoáng qua. Việc nắm rõ những tác dụng này giúp người bệnh yên tâm hơn trong quá trình điều trị.
Các tác dụng phụ thường gặp ở mẹ bao gồm buồn nôn, nôn, đây là tác dụng phụ phổ biến nhất. Bên cạnh đó còn có thể gặp một số tác dụng phụ như đau đầu hoặc chóng mặt nhẹ, cảm giác tim đập nhanh, hạ huyết áp thoáng qua, phản ứng tại vị trí tiêm như đau, sưng hoặc đỏ, và cảm giác nóng bừng mặt hoặc cổ.
Các tác dụng ít gặp hơn gồm mất ngủ, ngứa hoặc phát ban, sốt, thiếu máu, và rối loạn tiêu hóa như tiêu chảy.
Những tác dụng nghiêm trọng rất hiếm nhưng cần xử lý y tế ngay lập tức bao gồm phản ứng quá mẫn hoặc phản vệ (biểu hiện khó thở, sưng mặt/lưỡi, phát ban toàn thân, tụt huyết áp), xuất huyết sau sinh do giảm khả năng co hồi tử cung, và phù phổi, đặc biệt khi kết hợp với các thuốc khác có thể gây giữ nước trong cơ thể.
Ở trẻ sơ sinh, các nghiên cứu lâm sàng không ghi nhận phản ứng bất lợi đặc trưng nào liên quan đến Atosiban. Những phản ứng xuất hiện ở trẻ nằm trong phạm vi bình thường và tương tự tỷ lệ ghi nhận ở nhóm dùng giả dược hoặc nhóm điều trị bằng beta-mimetic.

Lưu ý
Lưu ý chung
Lưu ý chung khi sử dụng Atosiban:
- Chỉ sử dụng dưới sự giám sát của bác sĩ có kinh nghiệm trong quản lý chuyển dạ sinh non.
- Kiểm tra kỹ thuốc trước khi pha hoặc tiêm truyền.
- Không dùng Atosiban khi có chống chỉ định như thai dưới 24 tuần, trên 33 tuần, vỡ màng ối sớm, nhau tiền đạo, xuất huyết trước sinh, thai chết lưu, nghi ngờ nhiễm trùng tử cung, tiền sản giật/sản giật nặng hoặc quá mẫn với thuốc.
- Thận trọng ở bệnh nhân suy gan, không cần điều chỉnh liều ở người suy thận nhẹ.
- Nếu đang cho con bú, nên tạm ngừng trong thời gian điều trị Atosiban.
- Theo dõi nhịp tim mẹ và huyết áp trong quá trình truyền.
- Cảnh giác với các tác dụng phụ, từ nhẹ (buồn nôn, đau đầu, tim đập nhanh) đến hiếm gặp nhưng nghiêm trọng (phản vệ, xuất huyết sau sinh, phù phổi).
- Thận trọng khi lái xe hoặc vận hành máy móc nếu cảm thấy mệt mỏi hoặc chóng mặt.
- Chưa xác định được an toàn ở phụ nữ mang thai dưới 18 tuổi.
Lưu ý với phụ nữ có thai
Atosiban chỉ được khuyến cáo sử dụng khi chẩn đoán chuyển dạ sinh non xảy ra trong khoảng từ tuần 24 đến tuần 33 của thai kỳ.

Lưu ý với phụ nữ cho con bú
Nếu phụ nữ đang mang thai và đang cho con bú, nên tạm ngừng cho con bú trong thời gian điều trị bằng Atosiban, vì việc tiết oxytocin khi cho con bú có thể kích thích co tử cung và làm giảm hiệu quả của thuốc. Trong các nghiên cứu lâm sàng, Atosiban không ảnh hưởng đáng kể đến việc cho con bú, mặc dù một lượng nhỏ thuốc có thể chuyển từ huyết tương vào sữa mẹ.
Lưu ý khi lái xe và vận hành máy móc
Atosiban không gây ảnh hưởng đáng kể đến khả năng tập trung hoặc phản xạ. Tuy nhiên, phụ nữ đang điều trị nên thận trọng nếu cảm thấy mệt mỏi hoặc chóng mặt, vì các tác dụng phụ hiếm gặp có thể ảnh hưởng nhẹ đến khả năng vận hành xe cộ hoặc máy móc.
Quá liều
Quá liều và xử trí
Quá liều và độc tính
Các báo cáo về quá liều Atosiban rất ít và hiếm gặp. Những trường hợp được ghi nhận thường không xuất hiện dấu hiệu hay triệu chứng lâm sàng rõ rệt cho thấy độc tính.
Cách xử lý khi quá liều
Hiện chưa có thuốc giải độc hay phương pháp điều trị đặc hiệu cho tình trạng quá liều Atosiban. Việc xử trí chủ yếu là theo dõi chặt chẽ các dấu hiệu sinh tồn của mẹ và thai nhi, tiến hành điều trị triệu chứng nếu cần, và hỗ trợ toàn trạng. Bác sĩ sẽ cân nhắc dừng truyền thuốc và áp dụng các biện pháp thích hợp nếu có bất thường xảy ra.
Quên liều và xử trí
Atosiban là thuốc tiêm truyền được sử dụng theo liều cố định trong thời gian ngắn, do đó khái niệm “quên liều” không thường áp dụng như với thuốc uống hàng ngày. Nếu liều bolus hoặc truyền liên tục bị gián đoạn, nên thông báo ngay cho bác sĩ để tiếp tục điều trị theo đúng phác đồ. Không tự ý tiêm bù liều, mà phải tuân thủ chỉ định y tế và giám sát chặt chẽ tình trạng mẹ và thai nhi.
- EMC: https://www.medicines.org.uk/emc/search?q=Atosiban
- Drugbank: https://go.drugbank.com/drugs/DB09059
:format(webp)/Option_1_2_2d9677e5fd.png)
:format(webp)/Option_1_1_2a84e0cd00.png)
