- Mô tả
- Chỉ định
- Dược lực học
- Động lực học
- Tương tác thuốc
- Chống chỉ định
- Liều lượng & cách dùng
- Tác dụng phụ
- Lưu ý
- Quá liều
- Mô tả
- Chỉ định
- Dược lực học
- Động lực học
- Tương tác thuốc
- Chống chỉ định
- Liều lượng & cách dùng
- Tác dụng phụ
- Lưu ý
- Quá liều
Olaparib: Thuốc ức chế PARP trong điều trị một số ung thư
28/02/2026
Mặc định
Lớn hơn
Olaparib là một thuốc điều trị ung thư đường uống, thuộc nhóm ức chế enzyme PARP, thường được sử dụng cho bệnh nhân có đột biến gen BRCA. Thuốc giúp ngăn cản quá trình sửa chữa DNA của tế bào ung thư, từ đó làm chậm hoặc ức chế sự phát triển khối u. Olaparib được chỉ định trong điều trị một số ung thư như ung thư buồng trứng, vú, tuyến tiền liệt và tụy. Cần lưu ý thuốc có thể gây tác dụng phụ nghiêm trọng và phải được sử dụng theo chỉ định chặt chẽ của bác sĩ chuyên khoa.
- Mô tả
- Chỉ định
- Dược lực học
- Động lực học
- Tương tác thuốc
- Chống chỉ định
- Liều lượng & cách dùng
- Tác dụng phụ
- Lưu ý
- Quá liều
- Mô tả
- Chỉ định
- Dược lực học
- Động lực học
- Tương tác thuốc
- Chống chỉ định
- Liều lượng & cách dùng
- Tác dụng phụ
- Lưu ý
- Quá liều
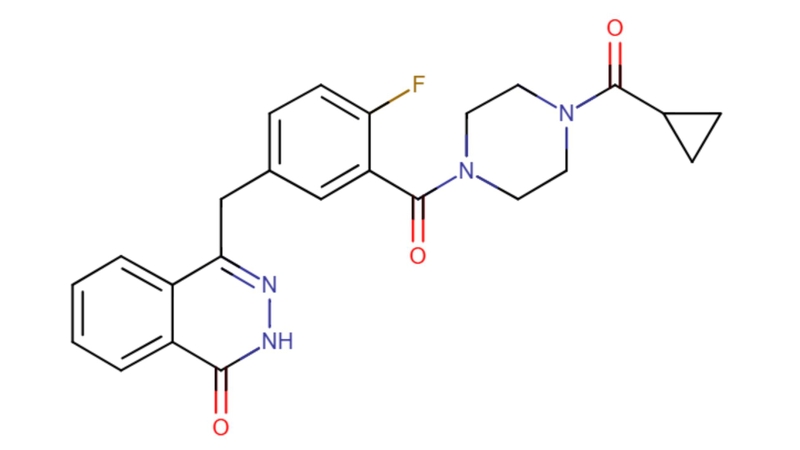
Mô tả
Tên thuốc gốc (Hoạt chất)
Olaparib
Loại thuốc
Thuốc điều trị ung thư.
Dạng thuốc và hàm lượng
Olaparib hiện nay chủ yếu được sản xuất dưới dạng viên nén, với các mức hàm lượng thường gặp là 100 mg và 150 mg.
Chỉ định
Một số chỉ định của Olaparib bao gồm:
Ung thư buồng trứng
Olaparib được sử dụng dưới dạng điều trị đơn thuần trong các tình huống sau:
- Điều trị duy trì cho bệnh nhân trưởng thành mắc ung thư biểu mô buồng trứng, ung thư ống dẫn trứng hoặc ung thư phúc mạc nguyên phát ở giai đoạn tiến triển (giai đoạn III - IV theo phân loại FIGO), có đột biến gen BRCA1/2 (đột biến dòng mầm và/hoặc đột biến soma), khi bệnh đã đáp ứng hoàn toàn hoặc một phần sau phác đồ hóa trị bước đầu có nền platin.
- Điều trị duy trì cho bệnh nhân trưởng thành bị ung thư biểu mô buồng trứng, ung thư ống dẫn trứng hoặc ung thư phúc mạc nguyên phát tái phát nhưng vẫn nhạy cảm với platin, và đạt được đáp ứng hoàn toàn hoặc một phần sau hóa trị dựa trên platin.
Ung thư vú
Olaparib được chỉ định trong các trường hợp sau:
- Sử dụng đơn trị hoặc phối hợp với liệu pháp nội tiết trong điều trị bổ trợ cho bệnh nhân trưởng thành mang đột biến gen BRCA1/2 dòng mầm, mắc ung thư vú giai đoạn sớm, thuộc nhóm nguy cơ cao và HER2 âm tính, đã từng được điều trị bằng hóa trị trước phẫu thuật (tân bổ trợ) hoặc sau phẫu thuật (bổ trợ).
- Điều trị đơn thuần cho bệnh nhân trưởng thành bị ung thư vú tiến triển tại chỗ hoặc ung thư vú di căn, có đột biến gen BRCA1/2 và HER2 âm tính. Những bệnh nhân này thường đã được điều trị trước đó bằng anthracycline và taxane ở giai đoạn tân bổ trợ, bổ trợ hoặc di căn, trừ trường hợp không phù hợp với các phác đồ trên. Đối với bệnh nhân ung thư vú dương tính với thụ thể hormone (HR), cần ghi nhận tình trạng bệnh đã tiến triển trong hoặc sau quá trình điều trị nội tiết trước đó, hoặc được đánh giá là không còn phù hợp với liệu pháp nội tiết.
Ung thư biểu mô tuyến tụy
Olaparib được chỉ định sử dụng dưới dạng đơn trị liệu trong điều trị duy trì cho bệnh nhân trưởng thành mắc ung thư biểu mô tuyến tụy di căn có đột biến gen BRCA1/2, khi bệnh không ghi nhận tiến triển sau tối thiểu 16 tuần điều trị bằng phác đồ hóa trị bước đầu có nền platin.
Ung thư tuyến tiền liệt
Điều trị đơn thuần cho bệnh nhân trưởng thành bị ung thư tuyến tiền liệt kháng hormone đã di căn (mCRPC), có đột biến gen BRCA1/2 (bao gồm đột biến dòng mầm và/hoặc đột biến soma), và bệnh tiếp tục tiến triển sau các liệu pháp trước đó, trong đó có ít nhất một thuốc nội tiết thế hệ mới.
Ung thư nội mạc tử cung
Olaparib phối hợp với durvalumab được chỉ định trong điều trị duy trì cho bệnh nhân trưởng thành mắc ung thư nội mạc tử cung nguyên phát ở giai đoạn tiến triển hoặc tái phát, có khả năng sửa chữa sai lệch DNA còn nguyên vẹn (pMMR), khi bệnh không có dấu hiệu tiến triển sau phác đồ điều trị bước đầu bằng durvalumab kết hợp carboplatin và paclitaxel.

Dược lực học
Olaparib hoạt động như một chất ức chế mạnh đối với các enzyme poly (ADP-ribose) polymerase ở người, bao gồm PARP-1, PARP-2 và PARP-3. Các nghiên cứu tiền lâm sàng cho thấy hoạt chất này có khả năng ức chế sự tăng sinh của nhiều dòng tế bào ung thư trong điều kiện in vitro, cũng như kìm hãm sự phát triển khối u trên mô hình động vật, cả khi sử dụng đơn độc hoặc khi phối hợp với các phác đồ hóa trị tiêu chuẩn hay các thuốc nội tiết thế hệ mới (NHA).
PARP giữ vai trò thiết yếu trong việc sửa chữa hiệu quả các đứt gãy DNA sợi đơn. Trong quá trình này, sau khi gây biến đổi cấu trúc chromatin, PARP sẽ tự biến đổi và tách khỏi DNA, tạo điều kiện cho các enzyme của cơ chế sửa chữa cắt bỏ bazơ (BER) tiếp cận và hoạt động. Khi Olaparib gắn vào vị trí hoạt động của PARP đang liên kết với DNA, thuốc ngăn cản sự giải phóng của PARP, làm cho enzyme này bị giữ lại trên DNA, từ đó ức chế quá trình sửa chữa DNA.
Ở các tế bào đang trong quá trình nhân đôi, hiện tượng này còn làm phát sinh các đứt gãy DNA sợi kép (DSB) khi chạc sao chép va chạm với các phức hợp PARP-DNA. Trong điều kiện bình thường, con đường sửa chữa tái tổ hợp tương đồng (HRR) có thể sửa chữa hiệu quả các tổn thương DSB này. Tuy nhiên, ở những tế bào ung thư bị thiếu các thành phần chức năng quan trọng của HRR, điển hình như BRCA1 hoặc BRCA2, các đứt gãy DNA sợi kép không được sửa chữa chính xác hoặc đầy đủ, dẫn đến tình trạng thiếu hụt tái tổ hợp tương đồng (HRD) rõ rệt. Khi đó, các cơ chế sửa chữa thay thế có độ chính xác thấp, như con đường nối đầu không tương đồng cổ điển (NHEJ), sẽ được kích hoạt, làm gia tăng mức độ mất ổn định của bộ gen.
Qua nhiều chu kỳ sao chép, tình trạng mất ổn định bộ gen có thể tích lũy đến mức vượt quá khả năng chịu đựng, từ đó dẫn đến sự chết của tế bào ung thư, do các tế bào này vốn đã mang gánh nặng tổn thương DNA cao hơn so với tế bào bình thường. Con đường sửa chữa tái tổ hợp tương đồng (HRR) cũng có thể bị suy giảm bởi những cơ chế khác, dù các bất thường cụ thể và mức độ biểu hiện của chúng hiện vẫn chưa được hiểu rõ hoàn toàn. Việc thiếu hụt một con đường HRR hoạt động hiệu quả được xem là yếu tố then chốt quyết định mức độ nhạy cảm với các thuốc chứa platin trong ung thư buồng trứng, và có khả năng đóng vai trò tương tự ở một số loại ung thư khác.
Trong các mô hình in vivo có tình trạng thiếu hụt BRCA1/2, việc sử dụng Olaparib sau phác đồ điều trị bằng platin cho thấy khả năng làm chậm sự tiến triển của khối u và cải thiện thời gian sống còn toàn bộ so với việc chỉ dùng platin đơn thuần. Hiệu quả này được ghi nhận có mối liên quan với thời gian áp dụng liệu pháp duy trì bằng Olaparib.
Động lực học
Hấp thu
Sau khi dùng Olaparib đường uống dưới dạng viên nén (2 viên 150 mg), hoạt chất được hấp thu nhanh, với nồng độ đỉnh trong huyết tương thường đạt được sau khoảng 1,5 giờ.
Khi sử dụng thuốc cùng với thức ăn, tốc độ hấp thu có xu hướng chậm lại, thể hiện qua việc thời gian đạt nồng độ đỉnh kéo dài thêm khoảng 2,5 giờ và nồng độ đỉnh giảm xấp xỉ 21%. Tuy nhiên, mức độ hấp thu toàn phần của Olaparib không bị ảnh hưởng đáng kể, khi diện tích dưới đường cong (AUC) chỉ tăng khoảng 8%. Vì vậy, Olaparib có thể được dùng với bữa ăn.
Phân bố
Trong các nghiên cứu in vitro, Olaparib cho thấy mức độ gắn kết với protein huyết tương khoảng 82% tại nồng độ 10 µg/mL, tương đương với nồng độ đỉnh trong huyết tương (Cmax).
Sự liên kết của Olaparib với protein huyết tương người có tính phụ thuộc vào nồng độ, tỷ lệ gắn kết vào khoảng 91% ở nồng độ 1 µg/mL, giảm còn 82% tại 10 µg/mL và tiếp tục hạ xuống khoảng 70% khi nồng độ đạt 40 µg/mL. Trong môi trường dung dịch protein tinh khiết, Olaparib liên kết với albumin ở mức xấp xỉ 56% và không chịu ảnh hưởng đáng kể bởi nồng độ thuốc. Với cùng phương pháp đánh giá, mức độ gắn kết với alpha-1 acid glycoprotein đạt khoảng 29% tại nồng độ 10 µg/mL và có xu hướng giảm khi nồng độ Olaparib tăng cao hơn.
Chuyển hóa
Trong điều kiện in vitro, Olaparib được chuyển hóa chủ yếu thông qua hệ enzyme cytochrome P450, đặc biệt là CYP3A4. Sau khi sử dụng Olaparib được đánh dấu phóng xạ cho bệnh nhân nữ, dạng thuốc chưa chuyển hóa chiếm khoảng 70% tổng lượng phóng xạ lưu hành trong huyết tương.
Quá trình chuyển hóa của Olaparib bao gồm các phản ứng oxy hóa, sau đó là liên hợp với glucuronide hoặc sulfate. Ngoài ra, ở người, hoạt chất này còn có thể trải qua các biến đổi sinh học khác như thủy phân, hydroxyl hóa và phản ứng khử hydro.
Mặc dù đã ghi nhận khoảng 37 chất chuyển hóa của Olaparib trong huyết tương, nước tiểu và phân, nhưng đa số các chất này chỉ chiếm dưới 1% liều dùng và hiện chưa được mô tả đầy đủ về đặc tính. Các chất chuyển hóa chính lưu hành trong cơ thể bao gồm một dẫn xuất piperazin-3-ol dạng mở vòng và hai chất chuyển hóa mono-oxy hóa. Cho đến nay, hoạt tính dược động học của những chất chuyển hóa này vẫn chưa được làm rõ.
Thải trừ
Sau khi sử dụng một liều đơn ¹⁴C-Olaparib, khoảng 86% tổng lượng phóng xạ được thu hồi trong vòng 7 ngày. Trong số này, gần 44% được thải trừ qua nước tiểu và khoảng 42% qua phân. Phần lớn lượng chất còn lại được đào thải khỏi cơ thể dưới dạng các chất chuyển hóa.
Tương tác thuốc
Olaparib và thuốc ức chế mạnh CYP3A4 (như ketoconazole, itraconazole): Có thể làm tăng nồng độ Olaparib trong huyết tương, từ đó gia tăng nguy cơ xuất hiện tác dụng không mong muốn. Cần tránh phối hợp hoặc cân nhắc điều chỉnh liều Olaparib khi dùng đồng thời.
Olaparib và thuốc cảm ứng mạnh CYP3A4 (như rifampin, phenytoin): Có thể làm giảm nồng độ và hiệu quả điều trị của Olaparib. Không khuyến cáo sử dụng đồng thời.
Olaparib và các thuốc ảnh hưởng đến chức năng tủy xương (ví dụ clozapine): Cần thận trọng khi phối hợp do nguy cơ làm tăng tác dụng ức chế tủy xương.
Chống chỉ định
Quá mẫn với Olaparib hoặc với bất kỳ tá dược nào của thuốc.
Phụ nữ đang cho con bú trong thời gian điều trị và trong vòng 1 tháng sau khi sử dụng liều cuối cùng.
Liều lượng & cách dùng
Liều dùng
Người lớn
Liều dùng được khuyến nghị của Olaparib là 300 mg mỗi lần (tương đương hai viên 150 mg), sử dụng 2 lần trong ngày, với tổng liều hàng ngày là 600 mg.
Đối với bệnh nhân mắc ung thư biểu mô buồng trứng độ mô học cao, ung thư ống dẫn trứng hoặc ung thư phúc mạc nguyên phát tái phát nhưng vẫn nhạy cảm với platin (PSR), những trường hợp đạt đáp ứng hoàn toàn hoặc một phần sau hóa trị có nền platin nên bắt đầu điều trị bằng Olaparib trong vòng tối đa 8 tuần kể từ khi kết thúc liều cuối cùng của phác đồ chứa platin.
Trẻ em
Tính an toàn và hiệu quả của Olaparib trên đối tượng trẻ em và thanh thiếu niên dưới 18 tuổi hiện vẫn chưa được thiết lập đầy đủ.
Cách dùng
Viên thuốc cần được nuốt nguyên vẹn, không nhai, không nghiền, không hòa tan hoặc bẻ nhỏ. Olaparib có thể dùng cùng hoặc không cùng bữa ăn, tùy theo thói quen của người bệnh.
Tác dụng phụ
Khi sử dụng Olaparib, có thể ghi nhận một số tác dụng không mong muốn (ADR) như sau:
Rất thường gặp
Một số tác dụng rất thường gặp như:
- Máu và hệ bạch huyết: Thiếu máu, giảm bạch cầu trung tính, giảm tiểu cầu, giảm bạch cầu.
- Chuyển hóa và dinh dưỡng: Chán ăn.
- Thần kinh: Chóng mặt, đau đầu, rối loạn vị giác.
- Hô hấp, lồng ngực và trung thất: Ho, khó thở.
- Tiêu hóa: Buồn nôn, nôn, tiêu chảy, khó tiêu, đau vùng thượng vị.
- Toàn thân: Mệt mỏi.
Thường gặp
Một số tác dụng thường gặp như:
- Máu và hệ bạch huyết: Giảm lympho bào.
- Miễn dịch: Phát ban.
- Tiêu hóa: Viêm miệng, đau vùng thượng vị.
- Cận lâm sàng: Tăng creatinin huyết thanh.
Ít gặp
Một số tác dụng ít gặp của Olaparib:
- Miễn dịch: Phản ứng quá mẫn, viêm da.
- Cận lâm sàng: Tăng thể tích hồng cầu trung bình (MCV).
Lưu ý
Lưu ý chung
Lưu ý chung khi sử dụng Olaparib:
- Chỉ sử dụng Olaparib theo đúng chỉ định và hướng dẫn của bác sĩ chuyên khoa ung thư.
- Không tự ý thay đổi liều dùng, ngừng thuốc hoặc kéo dài thời gian điều trị khi chưa có tư vấn y tế.
- Cần theo dõi định kỳ công thức máu và các chỉ số cận lâm sàng trong suốt quá trình điều trị để phát hiện sớm các tác dụng không mong muốn.
- Thận trọng khi dùng Olaparib đồng thời với các thuốc có khả năng tương tác, đặc biệt là thuốc ảnh hưởng đến CYP3A4 hoặc chức năng tủy xương.
- Thông báo cho bác sĩ nếu xuất hiện các triệu chứng bất thường như mệt mỏi kéo dài, chóng mặt, khó thở, nhiễm trùng hoặc chảy máu bất thường.
- Không sử dụng thuốc cho phụ nữ mang thai hoặc đang cho con bú, cần áp dụng biện pháp tránh thai hiệu quả theo khuyến cáo trong thời gian điều trị.
Lưu ý với phụ nữ có thai
Các nghiên cứu trên động vật cho thấy Olaparib có thể gây độc tính lên khả năng sinh sản, bao gồm nguy cơ gây dị tật bẩm sinh nghiêm trọng và làm giảm khả năng sống sót của phôi thai, ngay cả khi mức phơi nhiễm toàn thân ở con mẹ thấp hơn so với liều điều trị ở người. Hiện chưa có dữ liệu đầy đủ về việc sử dụng Olaparib ở phụ nữ mang thai, tuy nhiên, dựa trên cơ chế tác dụng của thuốc, không khuyến cáo dùng Olaparib trong thai kỳ. Phụ nữ trong độ tuổi sinh sản cần áp dụng biện pháp tránh thai hiệu quả trong suốt quá trình điều trị và tiếp tục ít nhất 6 tháng sau liều Olaparib cuối cùng.

Lưu ý với phụ nữ cho con bú
Hiện chưa rõ Olaparib có bài tiết vào sữa mẹ hay không. Do nguy cơ xảy ra các tác dụng bất lợi nghiêm trọng ở trẻ bú mẹ, phụ nữ đang dùng Olaparib không nên cho con bú trong suốt quá trình điều trị và trong ít nhất 1 tháng sau liều cuối cùng.
Lưu ý khi lái xe và vận hành máy móc
Olaparib có thể gây ảnh hưởng ở mức độ vừa phải đến khả năng lái xe và sử dụng máy móc. Trong quá trình điều trị, người bệnh có thể gặp các triệu chứng như mệt mỏi, suy nhược hoặc chóng mặt. Khi xuất hiện những biểu hiện này, cần thận trọng và nên tránh lái xe hoặc vận hành máy móc để bảo đảm an toàn.
Quá liều
Quá liều và xử trí
Quá liều và độc tính
Hiện nay, kinh nghiệm lâm sàng liên quan đến tình trạng quá liều Olaparib còn rất hạn chế. Chưa ghi nhận các phản ứng bất lợi bất thường ở một số ít bệnh nhân sử dụng liều olaparib dạng viên nén lên tới 900 mg mỗi ngày trong thời gian hai ngày liên tiếp. Các biểu hiện cụ thể khi quá liều vẫn chưa được xác định rõ ràng và hiện chưa có biện pháp điều trị đặc hiệu cho tình trạng này.
Cách xử lý khi quá liều
Hiện chưa có thuốc giải độc đặc hiệu cho trường hợp quá liều Olaparib. Khi nghi ngờ hoặc xảy ra quá liều, cần theo dõi sát tình trạng lâm sàng của bệnh nhân và áp dụng các biện pháp hỗ trợ chung. Việc xử trí chủ yếu dựa trên điều trị triệu chứng và chăm sóc nâng đỡ phù hợp, dưới sự giám sát của nhân viên y tế.
Quên liều và xử trí
Trong trường hợp người bệnh quên sử dụng một liều Olaparib, không nên uống bù liều đã quên mà tiếp tục dùng liều kế tiếp theo đúng thời gian đã được chỉ định.
- EMC: https://www.medicines.org.uk/emc/product/9204/smpc
- Drugbank: https://go.drugbank.com/drugs/DB09074
:format(webp)/Left_item_112x150_897a6dd499.png)
:format(webp)/Right_item_112x150_9ef5853f7e.png)
:format(webp)/BG_e5cebbb9d2.png)
:format(webp)/Bg_Header_LV_2_74ff94c12b.png)
:format(webp)/smalls/Left_item_68x52_ee5ad23e00.png)

:format(webp)/smalls/Right_item_68x52_1bd962bdfb.png)