Từng làm ở Viện ISDS, nhiều năm cộng tác với CDC Thái Nguyên triển khai dự án phòng chống HIV/AIDS, 2 năm cộng tác với WHO.
Trực khuẩn mủ xanh gây bệnh gì? Chẩn đoán, điều trị và cách phòng ngừa hiệu quả
Tuệ Nghi
01/12/2025
Mặc định
Lớn hơn
Trực khuẩn mủ xanh là loại vi khuẩn gây nhiều bệnh nhiễm trùng nghiêm trọng, đặc biệt ở người có sức đề kháng yếu hoặc đang nằm viện lâu ngày. Vậy trực khuẩn mủ xanh gây bệnh gì? Theo dõi ngay bài viết dưới đây của Nhà thuốc Long Châu để biết được câu trả lời nhé.
Trực khuẩn mủ xanh không chỉ là “thủ phạm” phổ biến trong các bệnh viện mà còn có thể tồn tại trong môi trường nước, đất và không khí. Khả năng kháng thuốc kháng sinh mạnh khiến nó trở thành một trong những vi khuẩn nguy hiểm nhất hiện nay.
Trực khuẩn mủ xanh gây bệnh gì?
Trực khuẩn mủ xanh hay vi khuẩn Pseudomonas aeruginosa là vi khuẩn gram âm, có hình que, sống được trong nhiều môi trường khác nhau như nước, đất, thực phẩm và dụng cụ y tế. Vi khuẩn này không gây bệnh ở người khỏe mạnh nhưng khi xâm nhập qua vết thương hoặc niêm mạc hỏng, chúng nhân lên nhanh chóng.
Nhiễm trùng da và mô mềm
Đây là bệnh phổ biến nhất do trực khuẩn mủ xanh gây bệnh ở người có vết thương. Căn bệnh này đặc trưng bởi biểu hiện vết thương sưng đỏ, nóng, đau, tiết dịch mủ xanh lá hoặc xanh dương, mùi hôi ngọt đặc trưng. Tình trạng này có thể dẫn đến sự hình thành áp xe, hoại tử mô. Nếu không được can thiệp điều trị kịp thời có thể dẫn đến nhiễm trùng huyết.
Nhóm đối tượng có nguy cơ cao bị nhiễm trùng da và mô mềm đó là người bị bỏng, vết mổ nhiễm trùng, loét tỳ đè.
Nhiễm trùng đường hô hấp
Trực khuẩn mủ xanh có thể gây nhiễm trùng đường hô hấp. Đây là mối đe dọa lớn với bệnh nhân thở máy. Theo thống kê, có đến 20 - 30% các ca viêm phổi liên quan đến thở máy.
Khi mắc nhiễm trùng hô hấp do trực khuẩn mủ xanh, người bệnh sẽ có các biểu hiện như ho có đờm xanh đặc, sốt cao, khó thở, đau ngực, X-quang phổi có đám mờ lan tỏa. Trong trường hợp kháng đa thuốc, tỷ lệ tử vong lên đến 30 - 50%.
Đối tượng có nguy cơ cao mắc nhiễm trùng đường hô hấp do trực khuẩn mủ xanh bao gồm bệnh nhân ICU, xơ nang phổi (cystic fibrosis) - vi khuẩn bám lớp nhầy dày trong phế quản.

Nhiễm trùng tai ngoài ác tính
Trực khuẩn mủ xanh có thể là tác nhân gây bệnh nhiễm trùng tai ngoài ác tính. Đây là biến chứng nặng ở người tiểu đường. Biểu hiện của bệnh bao gồm đau tai dữ dội (như dao đâm), chảy dịch mủ xanh hôi, sưng đỏ vành tai, có thể lan vào xương sọ gây liệt mặt, viêm màng não. Nếu không dùng kháng sinh mạnh sớm, tỷ lệ tử vong có thể là 20 - 50%.
Đối tượng có nguy cơ cao mắc phải căn bệnh này bao gồm người bơi lội thường xuyên, tiểu đường kiểm soát kém.
Nhiễm trùng đường tiết niệu
Trực khuẩn mủ xanh có thể gây nhiễm trùng đường tiết niệu với các biểu hiện như tiểu buốt, tiểu đục, tiểu mủ, đau vùng thắt lưng, sốt, nước tiểu có màu xanh nhạt. Nếu không được can thiệp kịp thời và đúng hướng, người bệnh có thể phải đối diện với một loạt các biến chứng như viêm thận bể thận, nhiễm khuẩn huyết.
Nhiễm trùng huyết (Sepsis)
Biến chứng nặng nhất khi trực khuẩn mủ xanh gây bệnh đó là nhiễm trùng huyết. Từ các ổ nhiễm da, phổi và tiết niệu… vi khuẩn xâm nhập vào máu và gây sốc nhiễm khuẩn. Các triệu chứng người bệnh phải đối mặt bao gồm sốt cao kèm run, hạ huyết áp, nhịp tim nhanh, suy đa tạng (gan, thận, phổi). Tỷ lệ tử vong của người bệnh lên đến 30 - 50%.
Chẩn đoán và điều trị nhiễm trực khuẩn mủ xanh
Khi các dấu hiệu lâm sàng đã gợi ý mạnh mẽ về P. aeruginosa, chẩn đoán chính xác là bước bắt buộc để xác định bệnh lý và đưa ra phác đồ điều trị kháng sinh đặc hiệu.
Chẩn đoán
Chẩn đoán chủ yếu dựa vào vi sinh học và hình ảnh học:
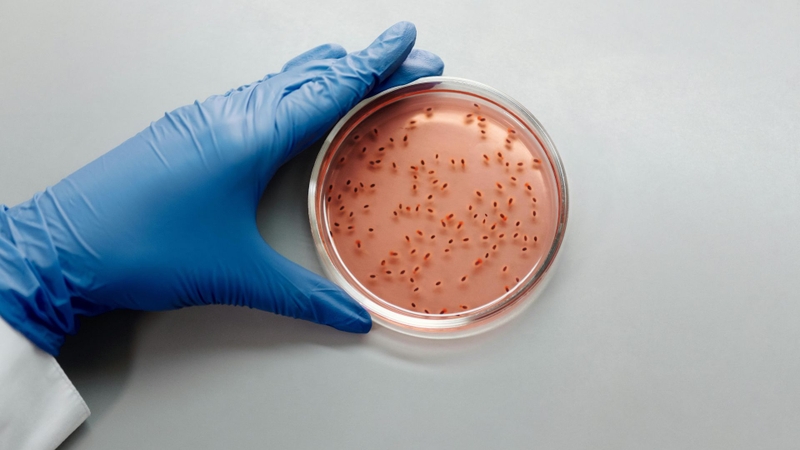
- Cấy vi khuẩn: Đây là tiêu chuẩn vàng. Mẫu bệnh phẩm (mủ, đờm, nước tiểu, máu, dịch não tủy) được lấy và nuôi cấy. Sau 24 - 48 giờ, sự phát triển của các khuẩn lạc đặc trưng (thường có màu xanh huỳnh quang) sẽ xác nhận sự hiện diện của vi khuẩn.
- Kháng sinh đồ: Đây là bước quyết định trong điều trị. Kháng sinh đồ xác định độ nhạy cảm của chủng P. aeruginosa đối với các loại thuốc khác nhau (như Ceftazidime, Meropenem, Colistin) giúp bác sĩ chọn lựa kháng sinh phù hợp nhất.
- Hình ảnh học: Được sử dụng để đánh giá mức độ lan rộng và biến chứng. Ví dụ, X-quang phổi hoặc CT phổi có thể phát hiện thâm nhiễm hoặc đám mờ (viêm phổi) trong khi CT/MRI được dùng để đánh giá các ổ áp xe nội tạng hoặc viêm tai lan vào xương sọ.
Điều trị
Nguyên tắc cốt lõi là sử dụng kháng sinh theo kết quả kháng sinh đồ và can thiệp ngoại khoa để loại bỏ ổ nhiễm khuẩn.
Điều trị kháng sinh:
- Nhiễm khuẩn nhẹ hoặc khu trú: Có thể sử dụng các kháng sinh đường uống như Ciprofloxacin hoặc Levofloxacin, miễn là vi khuẩn còn nhạy cảm.
- Nhiễm khuẩn nặng hoặc toàn thân: Bệnh nhân cần được điều trị bằng kháng sinh tiêm tĩnh mạch IV, thường là các loại có phổ hoạt động rộng chống lại P. aeruginosa như Ceftazidime, Piperacillin/Tazobactam, Meropenem hoặc Cefepime.
- Trường hợp kháng đa thuốc: Nếu vi khuẩn kháng với các thuốc trên, các kháng sinh được coi là "cứu cánh" như Colistin hoặc Polymyxin B sẽ được sử dụng nhưng cần theo dõi sát các tác dụng phụ.
Điều trị hỗ trợ và ngoại khoa:
- Can thiệp ngoại khoa: Bắt buộc phải dẫn lưu các ổ mủ/áp xe và cắt lọc các mô hoại tử (như trong nhiễm khuẩn da, mô mềm nặng) để loại bỏ nguồn vi khuẩn và mô chết.
- Hồi sức tích cực: Hỗ trợ chức năng sống trong các trường hợp nặng. Hồi sức tích cực bao gồm việc bù dịch và sử dụng thuốc vận mạch để nâng huyết áp (sốc nhiễm khuẩn) cùng với hỗ trợ hô hấp (thở oxy hoặc thở máy).
- Nâng cao thể trạng: Đảm bảo dinh dưỡng giàu protein và vitamin để củng cố hệ miễn dịch của bệnh nhân.
Lưu ý:
- Trực khuẩn mủ xanh rất dễ kháng thuốc. Tuyệt đối không được tự ý dùng kháng sinh; mọi phác đồ phải được xây dựng dựa trên kết quả kháng sinh đồ.
- Thời gian điều trị kháng sinh thường kéo dài 7 đến 14 ngày.
- Tái cấy mẫu bệnh phẩm (ví dụ: cấy máu) sau khi kết thúc liệu trình là cần thiết để xác nhận rằng nhiễm khuẩn đã được loại bỏ hoàn toàn.

Cách phòng ngừa nhiễm trực khuẩn mủ xanh hiệu quả
Phòng ngừa là yếu tố then chốt, đặc biệt vì P. aeruginosa là vi khuẩn cơ hội và rất dễ kháng thuốc. Các biện pháp phòng ngừa được chia thành ba cấp độ: Vệ sinh cơ bản, kiểm soát tại môi trường y tế và các chiến lược cộng đồng.
Vệ sinh cá nhân
Các biện pháp này nhằm ngăn chặn sự lây truyền và xâm nhập của vi khuẩn qua da và niêm mạc:
- Rửa tay xà phòng ≥20 giây trước ăn, sau vệ sinh, sau tiếp xúc vết thương.
- Giữ vết thương khô thoáng, thay băng hàng ngày, dùng betadine sát khuẩn.
- Không dùng chung khăn, dao cạo, dụng cụ y tế.

Đối với bệnh nhân nằm viện hoặc có vết thương hở
Vì P. aeruginosa là nguyên nhân phổ biến gây nhiễm khuẩn bệnh viện, việc tuân thủ quy trình vô khuẩn là cực kỳ quan trọng. Theo đó, để phòng ngừa nhiễm trực khuẩn mủ xanh, bạn cần:
- Tuân thủ vô khuẩn: Bác sĩ rửa tay, đeo găng, dụng cụ tiệt trùng.
- Thay ống thông tiểu định kỳ (≤7 ngày), tránh để lâu.
- Nâng cao sức đề kháng: Ăn đủ chất, kiểm soát đường huyết <7 mmol/L.
Cộng đồng và y tế công cộng
Các chiến lược này nhằm kiểm soát nguồn lây và hạn chế sự phát triển của vi khuẩn kháng thuốc:
- Kiểm soát nguồn nước: Lọc nước sinh hoạt, khử clo dư ở bệnh viện.
- Tránh lạm dụng kháng sinh: Chỉ dùng khi có chỉ định.
- Theo dõi kháng thuốc: Báo cáo vi khuẩn kháng carbapenem cho cơ quan y tế.
Trực khuẩn mủ xanh gây bệnh gì? Đến đây chắc hẳn bạn đã có thể giải đáp được câu hỏi này rồi phải không. Hy vọng những chia sẻ hôm nay của Nhà thuốc Long Châu sẽ thực sự hữu ích với bạn. Cảm ơn đã luôn đồng hành và dõi theo Nhà thuốc Long Châu trong suốt thời gian vừa qua.
Có thể bạn quan tâm
Các bài viết liên quan
Vì sao không nên cho trẻ em tắm mưa đầu mùa?
Vi khuẩn nitrat hóa là gì? Ứng dụng của vi khuẩn nitrat hóa
Bộ Y tế khuyến cáo người dân phòng bệnh Whitmore trong thời tiết cực đoan
Bệnh sốt đất Thái Lan đang cảnh báo khẩn, nguy hiểm ra sao?
Streptococcus thermophilus là gì? Lợi ích sức khỏe và cách bổ sung
Cảnh báo bệnh sốt đất Thái Lan, bệnh nhiễm khuẩn từ bùn đất có thể diễn tiến rất nhanh
Vi khuẩn ăn khối u ung thư đã ra đời, mở ra hướng điều trị mới
Viêm nội tâm mạc nhiễm khuẩn bán cấp là gì?
Độc tố Cereulide là gì? Mức độ nguy hiểm ra sao?
Vi khuẩn HP có nguy hiểm không? Những điều cần biết để bảo vệ sức khỏe dạ dày
:format(webp)/Option_1_2_2d9677e5fd.png)
:format(webp)/Option_1_1_2a84e0cd00.png)
:format(webp)/nguyen_tuan_trinh_079608e72f.png)