Tốt nghiệp Đại học Y Dược Huế, có nhiều năm kinh nghiệm trong chăm sóc sức khỏe, đặc biệt về Nội khoa, Hồi sức và Tiêm chủng vắc xin. Hiện tại, đang là bác sĩ tại Trung tâm Tiêm chủng Long Châu.
:format(webp)/tat_khong_co_ham_6bfde84d16.png)
:format(webp)/tat_khong_co_ham_6bfde84d16.png)
- Tìm hiểu chung
- Triệu chứng
- Nguyên nhân
- Nguy cơ
- Phương pháp chẩn đoán & điều trị
- Chế độ sinh hoạt & phòng ngừa
- Tìm hiểu chung
- Triệu chứng
- Nguyên nhân
- Nguy cơ
- Phương pháp chẩn đoán & điều trị
- Chế độ sinh hoạt & phòng ngừa
Tật không có hàm là một dị tật bẩm sinh hiếm gặp, đặc trưng bởi sự bất sản xương hàm dưới, tỉ lệ mắc vào khoảng 1/70.000 ca sinh. Bệnh lý bẩm sinh nghiêm trọng này đặt ra nhiều thách thức cho cả cha mẹ và các nhà nghiên cứu y học. Theo dõi sự phát triển của thai nhi để phát hiện sớm những dị tật bẩm sinh là điều cần thiết trong thai kỳ.
- Tìm hiểu chung
- Triệu chứng
- Nguyên nhân
- Nguy cơ
- Phương pháp chẩn đoán & điều trị
- Chế độ sinh hoạt & phòng ngừa
- Tìm hiểu chung
- Triệu chứng
- Nguyên nhân
- Nguy cơ
- Phương pháp chẩn đoán & điều trị
- Chế độ sinh hoạt & phòng ngừa
Tìm hiểu chung tật không có hàm
Tật không có hàm là gì?
Tật không có hàm (agnathia) là một dị tật bẩm sinh vùng sọ mặt phức tạp và hiếm gặp, được đặc trưng bởi sự bất sản hoặc thiểu sản xương hàm dưới, thường kèm theo dính tai (synotia) hoặc tai lệch về phía trước (melotia), miệng nhỏ (microstomia), bất sản hoặc thiểu sản lưỡi (aglossia hoặc microglossia). Nó có thể xảy ra đơn lẻ hoặc kết hợp với dị tật não, dị tật tim, đảo ngược phủ tạng, dị tật phổi và đường hô hấp và dị tật đường tiết niệu. Thai nhi hoặc trẻ sơ sinh mắc tật không có hàm có tiên lượng cực kỳ xấu.
:format(webp)/RHM_TATKHONGCOHAM_CAROUSEL_240613_1_V1_77e91740d6.png)
:format(webp)/RHM_TATKHONGCOHAM_CAROUSEL_240613_2_V1_4e05b3203f.png)
:format(webp)/RHM_TATKHONGCOHAM_CAROUSEL_240613_3_V1_23e4d17c02.png)
:format(webp)/RHM_TATKHONGCOHAM_CAROUSEL_240613_4_V1_4249d68acb.png)
:format(webp)/RHM_TATKHONGCOHAM_CAROUSEL_240613_5_V1_9dd29a1179.png)
:format(webp)/RHM_TATKHONGCOHAM_CAROUSEL_240613_6_V1_dc428f7693.png)
:format(webp)/RHM_TATKHONGCOHAM_CAROUSEL_240613_7_V1_06289b03f6.png)
:format(webp)/RHM_TATKHONGCOHAM_CAROUSEL_240613_1_V1_77e91740d6.png)
:format(webp)/RHM_TATKHONGCOHAM_CAROUSEL_240613_2_V1_4e05b3203f.png)
:format(webp)/RHM_TATKHONGCOHAM_CAROUSEL_240613_3_V1_23e4d17c02.png)
:format(webp)/RHM_TATKHONGCOHAM_CAROUSEL_240613_4_V1_4249d68acb.png)
:format(webp)/RHM_TATKHONGCOHAM_CAROUSEL_240613_5_V1_9dd29a1179.png)
:format(webp)/RHM_TATKHONGCOHAM_CAROUSEL_240613_6_V1_dc428f7693.png)
:format(webp)/RHM_TATKHONGCOHAM_CAROUSEL_240613_7_V1_06289b03f6.png)
Triệu chứng tật không có hàm
Những dấu hiệu và triệu chứng của tật không có hàm
Tật không có hàm là một bệnh bẩm sinh hiếm gặp, với tỉ lệ ghi nhận được là 1/70.000 trẻ sơ sinh. Những dấu hiệu điển hình của trẻ mắc tật không có hàm bao gồm:
- Không có xương hàm dưới hoặc xương hàm dưới kém phát triển;
- Không có tai hoặc dính tai;
- Miệng nhỏ;
- Không có lưỡi hoặc lưỡi kém phát triển;
- Đảo ngược phủ tạng hoặc các bất thường của nội tạng;
- Dị dạng não như: Vô não, thoát vị não,...
- Thận lạc chỗ;
- Tuyến thượng thận kém phát triển;
- Bất thường về tim;
- Bất thường về đốt sống, xương sườn,...
Biến chứng của tật không có hàm
Chẩn đoán trước sinh là một thách thức và thường không rõ ràng khi tật không có hàm xảy ra cùng với các thay đổi khác trong thai kỳ, ví dụ như đa ối, hội chứng não toàn thể hoặc đảo ngược phủ tạng. Đa ối bất thường được báo cáo là dấu hiệu thường gặp nhất. Tuy nhiên, hầu hết các trường hợp được công bố đều được chẩn đoán sau 24 tuần tuổi thai.
Hầu hết các trường hợp thai nhi mắc tật không có hàm đều tử vong và thai nhi có biểu hiện chậm phát triển trong tử cung, sinh non và suy giảm thông khí trong bào thai. Nghiên cứu của Hisaba (2014), việc đặt nội khí quản rất khó khăn trên trẻ sơ sinh mắc bệnh lý này do dị tật đường thở nghiêm trọng và chỉ có khoảng 7 trẻ không mắc bệnh não toàn thể sống sót sau giai đoạn sơ sinh. Những trẻ sống sót vẫn cần phải mở khí quản để hỗ trợ thở và đặt ống thông dạ dày để hỗ trợ cho ăn, giao tiếp hàng ngày tùy thuộc vào các phương tiện phi ngôn ngữ. Quá trình tạo khung xương nhân tạo có thể được thực hiện để cải thiện diện mạo khuôn mặt và một số chức năng khác.
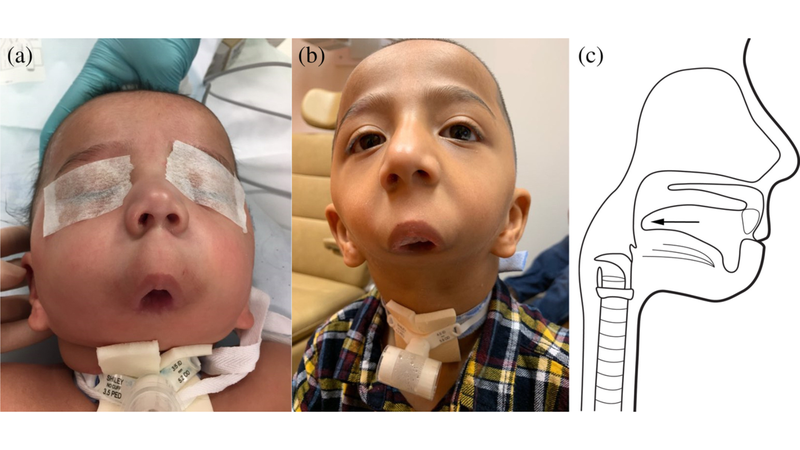
Khi nào cần gặp bác sĩ?
Để đảm bảo an toàn cho mẹ và thai nhi, việc kiểm tra siêu âm 2D và 3D trước khi sinh là rất cần thiết để xác định các khuyết tật trên khuôn mặt, sau đó là nghiên cứu di truyền để loại trừ các tình trạng dị tật bẩm sinh. Siêu âm 3D đã cho thấy độ nhạy cao hơn siêu âm 2D trong chẩn đoán này.
Nguyên nhân tật không có hàm
Nguyên nhân dẫn đến tật không có hàm
Nguyên nhân của tật không có hàm vẫn chưa được biết rõ, nhưng được cho là có liên quan đến yếu tố di truyền và môi trường.
Nghiên cứu của Lin và cộng sự (1998) cho rằng tật không có hàm phát sinh từ những khiếm khuyết ở phần bụng của cung mang thứ nhất trong tam cá nguyệt đầu, thường gây ra bởi sự di chuyển tế bào mào thần kinh kém ở giai đoạn phôi sớm hoặc sự tăng sinh sớm của đĩa phôi. Tật không có hàm đã được báo cáo là có liên quan đến sự bất thường các gen OTX2 , PRRX1 và CRKL. OTX2 là yếu tố phiên mã, gen này được biểu hiện ở các tế bào trung mô của đầu não giữa và các tế bào mào thần kinh, phân bố ở vùng hàm dưới. Bất thường gen OTX2 đã được chứng minh là gây ra dị tật sọ mặt và bệnh não toàn thể. PRRX1 có liên quan đến sự hình thành của trung mô sọ ở hàm trên, xoang trán và lồi xương hàm dưới. Ngoài ra, một số nghiên cứu trên các gia đình và cây phả hệ, cho thấy bệnh có thể có kiểu di truyền trội và lặn trên nhiễm sắc thể thường.
Sự phát triển khuôn mặt của thai nhi xảy ra chủ yếu trong tuần thứ năm đến tuần thứ tám của thai kỳ. Hàm dưới của thai nhi phát triển từ cung hàm dưới của cung mang thứ nhất. Cặp khe hở ở cung đầu tiên phát triển thành ống dẫn thanh âm ngoài. Trung mô xung quanh các khe nhánh tăng sinh và phát triển thành các tiểu nhĩ, ban đầu ở vị trí thấp, sau đó dần dần bị đẩy ra sau và lên trên cùng với sự phát triển của xương hàm dưới và cổ. Cặp cung mang thứ nhất cũng tham gia vào việc phát triển lưỡi, cặp thứ nhất và thứ hai liên quan đến việc phát triển 2/3 phía trước của lưỡi, và cặp thứ hai, thứ ba và thứ tư liên quan đến sự phát triển của phần ba sau của lưỡi. Khi cung nhánh thứ nhất cực kỳ loạn sản, xương hàm dưới có thể không phát triển hoặc thậm chí không có, thường đi kèm với synotia và microstomia; kết quả là miệng trở thành một cái hốc hoặc thậm chí là một ống mù không nối với hầu họng. Chứng loạn sản lưỡi sẽ xảy ra và có thể có lưỡi nhỏ ở phía sau hoặc không có lưỡi.

- Congenital Jaw Abnormalities: https://www.msdmanuals.com/professional/pediatrics/congenital-craniofacial-and-musculoskeletal-abnormalities/congenital-jaw-abnormalities
- Díaz Del Arco C, Oliva A, Pelayo Alarcón A. Agnathia-microstomia-synotia syndrome (otocephaly). Autops Case Rep. 2020 Feb 28;10(1):e2020152. doi: 10.4322/acr.2020.152.
- Jagtap SV, Saini N, Jagtap S, Saini S. Otocephaly: Agnathia- Microstomia-Synotia Syndrome- A Rare Congenital Anomaly. J Clin Diagn Res. 2015 Sep;9(9):ED03-4. doi: 10.7860/JCDR/2015/13636.6444.
- Ji X, Zhao Y, Xia Y, Wu Y, Xu R, Wang H, Liyan F. Agnathia-otocephaly complex diagnosed by prenatal ultrasound: a case report. Transl Pediatr. 2021 Aug;10(8):2131-2135. doi: 10.21037/tp-21-235.
- Chaoui R, Heling KS, Thiel G, Karl K. Agnathia-otocephaly with holoprosencephaly on prenatal three-dimensional ultrasound. Ultrasound Obstet Gynecol. 2011 Jun;37(6):745-8. doi: 10.1002/uog.9009.
Câu hỏi thường gặp về bệnh tật không có hàm
Tật không có hàm có thể phòng ngừa được không?
Do nguyên nhân cụ thể chưa rõ ràng, việc phòng ngừa tật này là rất khó khăn. Tuy nhiên, việc theo dõi và quản lý thai kỳ cẩn thận, cũng như tư vấn di truyền, có thể giúp giảm nguy cơ sinh con bị dị tật này.
Tiên lượng tật không có hàm đối với thai nhi như thế nào?
Khả năng sống lâu dài của thai nhi mắc tật không có hàm thường rất thấp, chủ yếu do tiên lượng xấu liên quan đến các dị tật phức hợp đầu - tai và các biến chứng của bệnh. Trẻ sơ sinh sinh ra còn sống thường gặp vấn đề nghiêm trọng về hô hấp vì không có xương hàm dưới để hỗ trợ, dẫn đến sự kém phát triển của các cấu trúc quan trọng xung quanh, đặc biệt là khu vực mũi - hàm và hầu họng. Tình trạng suy hô hấp này, kết hợp với những khó khăn trong việc ăn uống, giảm khả năng nói và nghe, làm tăng thêm những thách thức mà trẻ phải đối mặt.
Thai phụ nên bổ sung dinh dưỡng như thế nào để phòng ngừa tật không có hàm cho thai nhi?
Một chế độ dinh dưỡng phù hợp cho thai phụ đóng vai trò quan trọng trong sự phát triển toàn diện của thai nhi. Để hỗ trợ sự phát triển và phân chia tế bào cũng như hình thành tế bào hồng cầu, cần cung cấp các thực phẩm giàu acid folic như trứng gà, súp lơ, rau bó xôi, đu đủ, quả bơ, cà chua và các loại hạt.
Đồng thời, thực phẩm giàu protein như thịt, cá, hải sản, trứng và các loại đậu rất quan trọng cho sự phát triển của thai nhi và ngăn ngừa các dị tật liên quan đến xương. Bên cạnh đó, thực phẩm chứa sắt như thịt đỏ, gan, bí đỏ và ngũ cốc cũng rất cần thiết để sản xuất hồng cầu và giúp oxy cùng các chất dinh dưỡng lưu thông hiệu quả.
Những hội chứng nào liên quan đến tật không có hàm?
Otocephaly là một dị tật hiếm gặp đặc trưng bởi sự kết hợp của tật không có hàm (không có xương hàm dưới) hoặc thiểu sản xương hàm dưới, melotia (tai lệch về phía trước trong), microstomia (miệng nhỏ), chứng không có lưỡi hoặc microglossia (lưỡi không có hoặc lưỡi chưa phát triển).
Cơ chế di truyền của tật không có hàm là gì?
Theo Orphanet, cả hai kiểu di truyền lặn nhiễm sắc thể thường và trội nhiễm sắc thể thường đều đã được báo cáo cho tật không có hàm. Trong dạng di truyền trội nhiễm sắc thể thường, nam và nữ đều bị ảnh hưởng như nhau và có nguy cơ 50% truyền lại bệnh cho mỗi đứa con nếu họ mang đột biến gen. Tuy nhiên, các trường hợp cũng có thể phát sinh đột biến de novo (tức là không có tiền sử gia đình), hoặc trong một số trường hợp, tình trạng này có thể không di truyền qua gen.
:format(webp)/Option_1_2_2d9677e5fd.png)
:format(webp)/Option_1_1_2a84e0cd00.png)
:format(webp)/bac_si_le_thi_quyen_c6b2b0f8c1.png)
:format(webp)/hoi_chung_vacterl_nguyen_nhan_trieu_chung_muc_do_nguy_hiem_va_huong_dieu_tri_070cc98604.jpg)
Hỏi đáp (0 bình luận)