Dược sĩ Đại học có nhiều năm kinh nghiệm trong việc tư vấn Dược phẩm và hỗ trợ giải đáp thắc mắc về Bệnh học. Hiện đang là giảng viên cho Dược sĩ tại Nhà thuốc Long Châu.
Quá trình sinh thiết đường mật qua da dưới X quang tăng sáng
Chí Doanh
24/05/2024
Mặc định
Lớn hơn
Sinh thiết đường mật qua da dưới X quang tăng sáng là một trong các phương pháp giúp chẩn đoán ung thư đường mật đơn giản, chính xác. Vậy sinh thiết đường mật qua da dưới X quang tăng sáng là gì, được thực hiện như thế nào? Hãy cùng Nhà thuốc Long Châu tìm hiểu qua bài viết dưới đây.
Chẩn đoán nguyên nhân của hẹp đường mật vẫn là một thách thức lâm sàng. Hiện nay, sinh thiết đường mật qua da dưới X quang tăng sáng là kỹ thuật được sử dụng phổ biến trong chẩn đoán u thư đường mật.
Thông tin chung về tắc nghẽn đường mật
Vàng da tắc mật là hậu quả thường gặp của hẹp đường mật, nguyên nhân gây hẹp/tắc đường mật có cơ chế bệnh sinh phức tạp. Tắc nghẽn đường mật ác tính xảy ra khi một khối u bên trong hoặc gần ống mật làm tắc nghẽn dòng mật từ gan vào ruột non. Nguyên nhân thường gặp nhất của tắc nghẽn ống mật ác tính là ung thư đường mật, ung thư túi mật, ung thư tuyến tụy và bệnh di căn.
Các khối u đường mật thường không có triệu chứng lâm sàng rõ ràng ở giai đoạn đầu và hầu hết bệnh nhân khi được phát hiện đều đã ở giai đoạn muộn. Ứ mật sau đó dẫn đến vàng da, tăng bilirubin máu, ngứa, tiểu tiện và phân nhạt màu, dẫn đến tỷ lệ mắc bệnh và tử vong đáng kể, đồng thời ảnh hưởng tiêu cực đến chất lượng cuộc sống. Cho nên, việc phát hiện và chẩn đoán sớm các khối u hệ thống đường mật có ý nghĩa rất lớn trong việc điều trị và tiên lượng bệnh nhân.
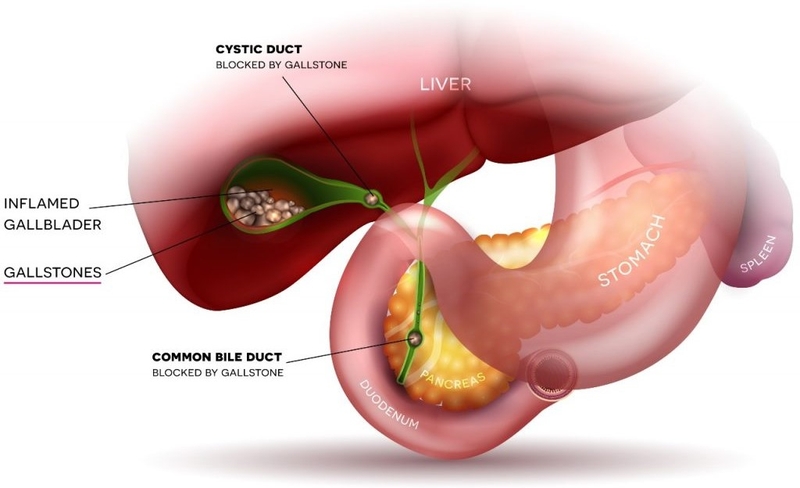
Chẩn đoán tắc nghẽn đường mật
Hẹp đường mật do tắc nghẽn có thể là kết quả của những thay đổi khối u lành tính hay ác tính. Các kỹ thuật hình ảnh không xâm lấn ngày nay chẳng hạn như siêu âm, CT và MRCP, cho phép chẩn đoán vàng da tắc mật nhanh chóng và nhạy cảm. Tuy nhiên, chẩn đoán nguyên nhân của hẹp đường mật vẫn là một thách thức lâm sàng vì các bệnh lý của hệ thống đường mật thường thiếu các đặc điểm hình ảnh đầy đủ, đặc biệt ở những bệnh nhân bị hẹp đường mật ác tính, những người thường ở giai đoạn tiến triển tại thời điểm chẩn đoán và có tiên lượng xấu. Để chẩn đoán bệnh lý, việc lấy mẫu mô để xác định đặc tính tế bào và mô học của tế bào khối u và xác định các phân nhóm cụ thể dựa trên hóa mô miễn dịch là rất quan trọng để quản lý chẩn đoán chính xác các khối u.
Dẫn lưu đường mật xuyên gan qua da (PTBD) là một phương pháp thay thế xâm lấn tối thiểu được thiết lập tốt cho các phương pháp nội soi trong điều trị vàng da tắc mật. Sau khi dẫn lưu đường mật xuyên gan qua da thì bác sĩ có thể tùy chọn đưa đồng thời các công cụ để lấy mẫu mô trong hay ngoài đường mật kết hợp với phương tiện chẩn đoán hình ảnh X quang tăng cường độ tương phản có thể giúp chẩn đoán lâm sàng nhanh chóng gọi là sinh thiết đường mật qua da dưới X quang tăng sáng. Phương pháp này thực hiện đơn giản, ít xâm lấn và được coi là một phương pháp mới chính xác và đáng tin cậy để chẩn đoán mô bệnh học ống mật trong thực hành lâm sàng.
Sinh thiết đường mật qua da dưới X quang tăng sáng thực hiện như thế nào?
Sau khi bệnh nhân được gây tê tại chỗ, sinh thiết đường mật qua da dưới X quang tăng sáng được tiến hành bằng cách sử dụng kim Chiba đâm vào đường mật qua da. Sau khi hình dung được cấu trúc của đường mật, một dây dẫn được đưa vào ống mật trong gan thông qua vỏ trocar của kim Chiba. Khi dây dẫn được giữ đúng vị trí, vỏ trocar được rút ra. Sau đó, dùng một dụng cụ nong làm giãn đường dẫn truyền trong khi ống thông của dụng cụ nong và dây dẫn được rút ra, giữ cho vỏ của dụng cụ giãn ở đúng vị trí. Vỏ được lấy ra sau khi luồn dây dẫn vào đầu trên của chỗ hẹp qua vỏ. Một ống thông được đưa dọc theo dây dẫn, ống thông và dây dẫn được đưa qua chỗ hẹp đồng thời vào tá tràng hoặc hỗng tràng.
Bước tiếp theo, vỏ bọc được đưa qua sợi dây đến giới hạn gần nhất của chỗ hẹp. Tiếp đó, kẹp sinh thiết được đưa qua vỏ bọc dọc theo dây dẫn và lấy mẫu mô. Quy trình được lặp lại để thu được càng nhiều mô càng tốt. Nói chung, mỗi bệnh nhân lấy được 2 mẫu mô cỡ hạt gạo.
Điều trị can thiệp đường mật tiếp theo được tiến hành sau sinh thiết đường mật xuyên gan qua da. Một ống dẫn lưu đường mật được đặt tùy thuộc vào loại hẹp và đặt ống đỡ động mạch được xem xét khi kết quả bệnh lý là ác tính. Bệnh nhân được theo dõi trong 24 giờ sau phẫu thuật để quan sát bất kỳ sự hạ huyết áp hoặc các biến chứng có thể xảy ra như chảy máu đường mật, rò rỉ mật hoặc nôn ra máu.
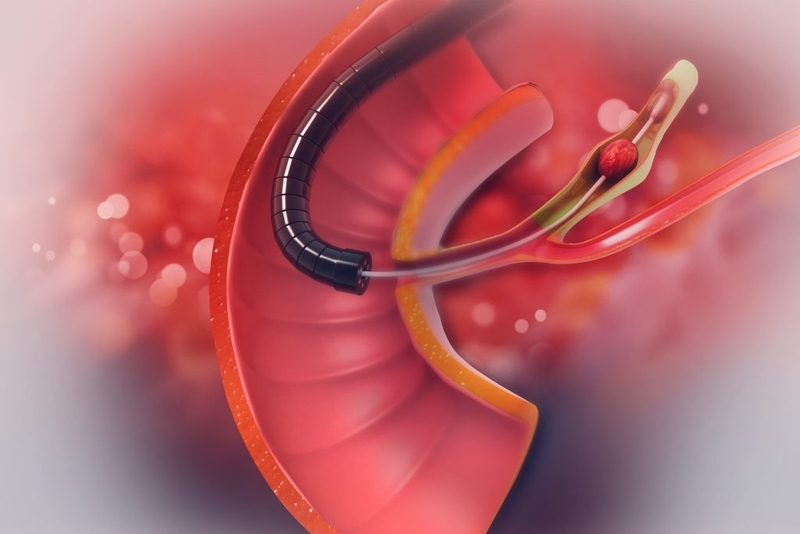
Biến chứng sau sinh thiết đường mật qua da dưới X quang tăng sáng
Mặc dù các kỹ thuật chọc dò qua da hiện đại được hướng dẫn bởi CT hoặc siêu âm hay X quang cho phép lấy mẫu mô an toàn và nhạy cảm ở hầu hết mọi vùng giải phẫu, nhưng chúng cho thấy độ nhạy và độ đặc hiệu kém đối với các khối u của hệ thống đường mật và thường bị hạn chế trong việc phân biệt giữa đường mật lành tính và ác tính. Hơn thế nữa, bởi vì các khối u đường mật trong ống mật liên quan đến sự phát triển bên trong thành, nên chúng không thể được chọc thủng chính xác bằng kỹ thuật sinh thiết chọc hút dưới hướng dẫn của siêu âm (US) hoặc chụp cắt lớp vi tính (CT). Hậu quả là những kỹ thuật này có tỷ lệ chẩn đoán dương tính chỉ xấp xỉ 40,0% và khiến bệnh nhân có nguy cơ bị tổn thương mạch máu và biến chứng nghiêm trọng.
Một số biến chứng có thể xảy ra sau sinh thiết đường mật qua da như:
- Nhiễm trùng;
- Chảy máu đáng kể;
- Thủng đường mật tại vị trí sinh thiết;
- Viêm đường mật sau thủ thuật.
Sinh thiết đường mật qua da dưới X quang tăng sáng là một thủ thuật khả thi trong việc quản lý chẩn đoán hẹp đường mật với độ nhạy và độ chính xác cao và số lượng biến chứng vừa phải. Kỹ thuật này nên được xem xét trong trường hợp nội soi mật tụy ngược dòng thất bại hoặc sinh thiết đường mật qua da dưới X quang tăng sáng được chỉ định.
Xem thêm: Tìm hiểu về sinh thiết trung thất dưới cắt lớp vi tính
Có thể bạn quan tâm
Các bài viết liên quan
Xét nghiệm 72 dị nguyên bao nhiêu tiền? Những yếu tố ảnh hưởng đến chi phí xét nghiệm
Trước khi chụp tử cung vòi trứng cần làm gì? Hướng dẫn chi tiết
Khi nào cần thực hiện xét nghiệm ấu trùng sán dải heo?
Xét nghiệm giun tròn: Khi nào cần thực hiện và quy trình ra sao?
Khám lâm sàng và cận lâm sàng khác nhau như thế nào?
Xét nghiệm sán dải chó là gì? Khi nào nên thực hiện?
Xét nghiệm giun xoắn: Khi nào cần thực hiện và quy trình ra sao?
Giá trị của các khoảng tham chiếu trong xét nghiệm máu
Xét nghiệm sán lá gan nhỏ: Phương pháp chẩn đoán và cách phòng ngừa
Xét nghiệm giun đũa: Khi nào cần thực hiện, các phương pháp xét nghiệm?
:format(webp)/Option_1_2_2d9677e5fd.png)
:format(webp)/Option_1_1_2a84e0cd00.png)
:format(webp)/ds_my_huyen_780f9bef46.png)