33 năm kinh nghiệm làm việc trong lĩnh vực tiêm chủng, bao gồm 21 năm quản lý. Từng đảm nhiệm vị trí Bác sĩ Trưởng tại Trạm Y tế xã Phan, Tây Ninh trước khi giữ vai trò Bác sĩ Trưởng tại Trung tâm Tiêm chủng Long Châu.
:format(webp)/lao_da_6_3084f2d5cc.png)
:format(webp)/lao_da_6_3084f2d5cc.png)
- Tìm hiểu chung
- Triệu chứng
- Nguyên nhân
- Nguy cơ
- Phương pháp chẩn đoán & điều trị
- Chế độ sinh hoạt & phòng ngừa
- Tìm hiểu chung
- Triệu chứng
- Nguyên nhân
- Nguy cơ
- Phương pháp chẩn đoán & điều trị
- Chế độ sinh hoạt & phòng ngừa
Lao da là một dạng bệnh lao ngoài phổi hiếm gặp, ngay cả ở những nơi bệnh lao phổ biến như Ấn Độ, châu Phi. Yếu tố nguy cơ chính làm tăng khả năng mắc lao da là cơ địa suy giảm miễn dịch. Nếu không được điều trị kịp thời, bệnh lao da có thể dẫn đến những biến chứng nghiêm trọng hoặc lây lan sang các bộ phận khác của cơ thể.
- Tìm hiểu chung
- Triệu chứng
- Nguyên nhân
- Nguy cơ
- Phương pháp chẩn đoán & điều trị
- Chế độ sinh hoạt & phòng ngừa
- Tìm hiểu chung
- Triệu chứng
- Nguyên nhân
- Nguy cơ
- Phương pháp chẩn đoán & điều trị
- Chế độ sinh hoạt & phòng ngừa
Tìm hiểu chung lao da
Lao da là gì?
Lao da được Laennec báo cáo lần đầu tiên vào năm 1826, khi đó tác nhân gây bệnh vẫn chưa xác định được. Cho đến năm 1882, Robert Koch phát hiện ra vi khuẩn lao Mycobacterium tuberculosis và sau đó tác nhân này được phân lập từ tổn thương da của người bệnh lao da.
Lao da là một bệnh lý nhiễm trùng da do vi khuẩn lao gây ra, cùng loại với tác nhân gây lao phổi. Có nhiều hệ thống phân loại khác nhau nhưng cách phân loại được sử dụng phổ biến nhất của các biến thể lao da dựa trên các đặc điểm sau:
- Lao da ngoại sinh: Săng lao và lao da dạng mụn cóc.
- Lao da nội sinh: Lan truyền qua đường máu như lupus Vulgaris, lao kê da, lao da dạng sùi.
- Ban lao: Lao da hình thái lichen, lao da hoại tử sẩn.
- Lao da thứ phát: Sau tiêm vắc xin Bacillus Calmette – Guerin (BCG) trên người có cơ địa suy giảm miễn dịch.
:format(webp)/DA_LAODA_CAROUSEL_20240504_1_V1_c9aff3b766.png)
:format(webp)/DA_LAODA_CAROUSEL_20240504_2_V1_61246ea2e3.png)
:format(webp)/DA_LAODA_CAROUSEL_20240504_3_V3_324fb16378.png)
:format(webp)/DA_LAODA_CAROUSEL_20240504_4_V1_3267c9464b.png)
:format(webp)/DA_LAODA_CAROUSEL_20240504_5_V3_6245494562.png)
:format(webp)/DA_LAODA_CAROUSEL_20240504_6_V2_50d1d1a531.png)
:format(webp)/DA_LAODA_CAROUSEL_20240504_7_V3_1bde1f6837.png)
:format(webp)/DA_LAODA_CAROUSEL_20240504_1_V1_c9aff3b766.png)
:format(webp)/DA_LAODA_CAROUSEL_20240504_2_V1_61246ea2e3.png)
:format(webp)/DA_LAODA_CAROUSEL_20240504_3_V3_324fb16378.png)
:format(webp)/DA_LAODA_CAROUSEL_20240504_4_V1_3267c9464b.png)
:format(webp)/DA_LAODA_CAROUSEL_20240504_5_V3_6245494562.png)
:format(webp)/DA_LAODA_CAROUSEL_20240504_6_V2_50d1d1a531.png)
:format(webp)/DA_LAODA_CAROUSEL_20240504_7_V3_1bde1f6837.png)
Triệu chứng lao da
Những dấu hiệu và triệu chứng của lao da
Tùy thuộc vào mỗi loại lao da, sẽ có các đặc điểm đặc trưng khác nhau như sau:
- Lupus lao: Là thể lao thường gặp nhất, chiếm 50 - 70%, điều trị lâu dài có thể từ 10 đến 20 năm. Tổn thương thường gặp là các củ lao màu vàng hoặc đỏ, kích thích bằng hạt đậu hoặc to hơn, tập trung thành đám, có thể loét ở trung tâm, vết loét sau lành để lại sẹo nhăn nhúm, co kéo. Vị trí thường ở mặt, môi trên, tứ chi, mông, lưng,...
- Lao da dạng mụn cóc: Biểu hiện dưới dạng mụn cóc phát triển màu tía hoặc đỏ nâu, tổn thương thường xảy ra ở đầu gối, khuỷu tay, bàn tay, bàn chân và mông, tổn thương có thể tồn tại nhiều năm nhưng có thể tạm khỏi ngay cả khi không điều trị.
- Lupus Vulgaris: Dạng tiến triển và tồn tại dai dẳng, các sẩn nhỏ màu nâu đỏ, giới hạn rõ hợp nhất thành các mảng dày gọi là nốt sần táo, có khả năng loét, dị sản và dẫn đến ung thư da.
- Lao da dạng sùi: Các nốt tổn thương chắc, không đau, cuối cùng sẽ loét với nền dạng hạt, có thể lành ngay cả khi không điều trị nhưng phải mất nhiều năm và để lại những vết sẹo mất thẩm mỹ.
- Lao kê da: Tổn thương da là những đốm đỏ nhỏ (cỡ hạt kê) bị hoại tử, phát triển thành vết loét và áp xe, thường xảy ra trên người bệnh suy giảm miễn dịch trầm trọng, tiên lượng xấu (nhiều bệnh nhân tử vong ngay cả khi được chẩn đoán và điều trị).
- Hồng ban rắn Bazin: Thường xuất hiện ở phụ nữ trẻ hoặc trung niên, gây ra các vết thương màu tím thẫm và đau, theo thời gian chúng sẽ thoái triển và thành sẹo. Nếu không điều trị, tình trạng này sẽ tái phát mỗi ba đến bốn tháng.
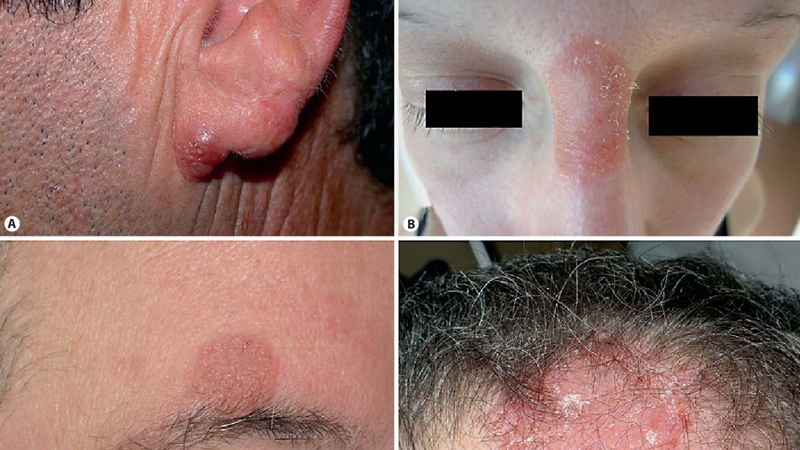
Biến chứng của lao da
Một số dạng lao da có liên quan mật thiết đến khả năng miễn dịch thấp đối với trực khuẩn lao và có thể biểu thị tình trạng suy giảm miễn dịch hoặc nhiễm trùng tiềm ẩn nghiêm trọng có thể gây tử vong. Nếu bệnh tiến triển, có thể dẫn đến một số biến chứng như:
- Sẹo: Lupus Vulgaris và lao kê có thể hình thành các vết sẹo biến dạng.
- Ung thư da: Lupus Vulgaris có thể phức tạp do sự phát triển của ung thư biểu mô tế bào vảy hoặc các bệnh ung thư da khác ở vết sẹo 25 - 30 năm sau ở 10% người bệnh lao da.
- Vô sinh: Trong một số ít trường hợp lao da lây lan sang bộ phận sinh dục, nó có thể gây vô sinh cho cả nam và nữ. Ở nữ giới, vi khuẩn lao cũng có thể ảnh hưởng đến buồng trứng và nội mạc tử cung.
- Viêm hạch bạch huyết: Lao da có thể lây lan sang hệ thống bạch huyết, với các triệu chứng toàn thân như ớn lạnh, sốt, đau đầu và sưng đau hạch huyết.
Khi nào cần gặp bác sĩ?
Nếu bạn phát hiện bất kỳ triệu chứng nào được mô tả như trên trong bệnh lý lao da hoặc bạn có cơ địa suy giảm miễn dịch và xuất hiện các sang thương trên da. Hãy đến khám và nhận được sự điều trị từ các bác sĩ chuyên khoa để giảm thiểu nguy cơ dẫn đến biến chứng của bệnh.
Nguyên nhân lao da
Nguyên nhân dẫn đến lao da
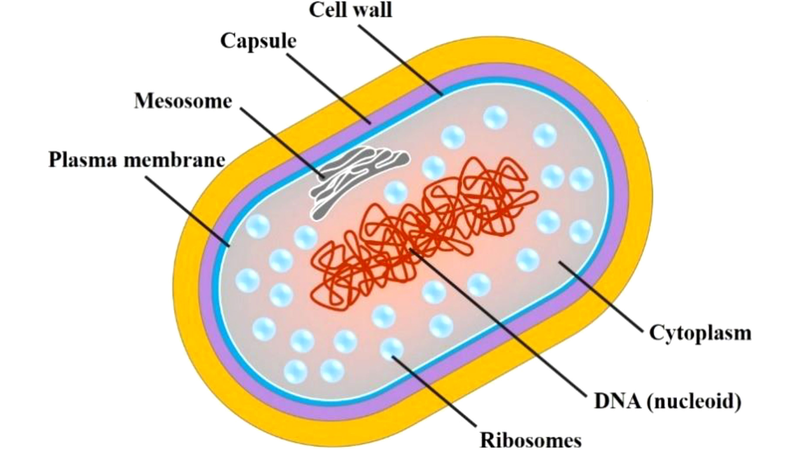
Bệnh lao thường lây truyền qua giọt bắn của người mang mầm bệnh khi họ ho, nói, hắt hơi hoặc khạc nhổ. Sau đó, nó có thể lây lan từ phổi đến các bộ phận khác của cơ thể khi vi khuẩn di chuyển trong máu. Thông thường, lao da là dạng bệnh hiếm, phát triển từ trực khuẩn lao khi chúng di chuyển từ các cơ quan nội tạng đến da, hiếm khi xâm nhập trực tiếp, bệnh cảnh này được gọi là bệnh lao da nội sinh. Mặc dù trực khuẩn Mycobacterium tuberculosis là nguyên nhân gây ra hầu hết các trường hợp, những người bệnh cũng có thể mắc bệnh lao da do nhiễm vi khuẩn Mycobacterium bovis (thường gây bệnh lao ở gia súc) hoặc do tiêm vắc xin Bacillus Calmette – Guerin (BCG).
Các trường hợp lao da ngoại sinh có thể xảy ra do tiếp xúc trực tiếp với vi khuẩn, thường là do kim đâm, vết cắt hoặc vết thương.
- What Is Skin Tuberculosis? https://www.verywellhealth.com/skin-tuberculosis-6500152
- Cutaneous tuberculosis: https://dermnetnz.org/topics/cutaneous-tuberculosis
- Hill MK, Sanders CV. Cutaneous Tuberculosis. Microbiol Spectr. 2017 Jan;5(1). doi: 10.1128/microbiolspec.
- Charifa A, Mangat R, Oakley AM. Cutaneous Tuberculosis. 2023 Aug 14. In: StatPearls [Internet]. Treasure Island (FL): StatPearls Publishing; 2023 Jan–. PMID: 29489274.
- Khadka P, Koirala S, Thapaliya J. Cutaneous Tuberculosis: Clinicopathologic Arrays and Diagnostic Challenges. Dermatol Res Pract. 2018 July 9;2018:7201973. doi: 10.1155/2018/7201973.
Câu hỏi thường gặp về bệnh lao da
Bệnh lao da có lây không?
Bệnh lao da thường không lây trực tiếp từ người này sang người khác. Thay vào đó, nó phát triển từ vi khuẩn lao di chuyển từ các cơ quan nội tạng như lao phổi hay lao hạch, đến da. Lao da nguyên phát là rất hiếm.
Vi khuẩn lao có thể đến da qua hai con đường:
- Đường máu: Vi khuẩn lao có thể xâm nhập vào máu từ ổ lao, di chuyển đến các cơ quan và da, gây ra các dạng như lupus lao và lao sẩn hoại tử.
- Đường lympho: Vi khuẩn lao có thể đi qua các mạch lympho đến vùng da tổn thương, thường gây lao hạch.
Loại lao da nào là phổ biến nhất?
Loại lao da phổ biến nhất là Lupus Vulgaris. Các hình thái đặc trưng của Lupus Vulgaris bao gồm:
- Lupus lao phẳng: Các tổn thương nổi cao trên da, kích thước nhỏ (1 - 3 mm), và có màu vàng khi ấn vào.
- Lupus lao vẩy nến: Xuất hiện lớp vảy dày trên các tổn thương.
- Lupus lao loét: Gây ra nhiều vết viêm loét nông, có hạt và mủ bên trong.
- Lupus lao mì: Tổn thương sần sùi, giống như hạt cơm.
Phương pháp nào là tốt nhất để phòng ngừa bệnh lao da?
Phương pháp tốt nhất để phòng ngừa bệnh lao da là tiêm phòng vắc xin BCG (Bacille Calmette-Guerin). Vắc xin này thường được khuyến khích tiêm cho trẻ sơ sinh và trẻ nhỏ vì nó hiệu quả trong việc ngăn ngừa nhiều hình thái của lao. Ngoài ra, người trưởng thành chưa từng chủng ngừa lao cũng nên tiêm phòng để bảo vệ bản thân khỏi bệnh lao.
Xem thêm thông tin: Vắc xin BCG tiêm khi nào? Tác dụng của vắc xin BCG là gì?
Những yếu tố nào ảnh hưởng chính đến sự phát triển của bệnh lao da?
Bệnh lao da phụ thuộc chủ yếu vào ba yếu tố:
- Độc lực của trực khuẩn lao;
- Số lượng trực khuẩn lao;
- Hệ miễn dịch của cơ thể.
Thời gian điều trị bệnh lao da là bao lâu?
Thời gian điều trị bệnh lao da thường là 6 tháng. Tuy nhiên, đối với những người mắc hội chứng suy giảm miễn dịch mắc phải (HIV), thời gian điều trị kéo dài lên đến 9 tháng. Trong quá trình điều trị, cần theo dõi định kỳ các chức năng gan, thận, công thức máu và soi đáy mắt để đảm bảo hiệu quả điều trị và phát hiện sớm các tác dụng phụ.
:format(webp)/Option_1_2_2d9677e5fd.png)
:format(webp)/Option_1_1_2a84e0cd00.png)
:format(webp)/bs_thi_nhien_e12c24a2c2_967d54f664.png)
:format(webp)/DOTS_la_gi_d624a2fc4d.jpg)
Hỏi đáp (0 bình luận)