Từng làm ở Viện ISDS, nhiều năm cộng tác với CDC Thái Nguyên triển khai dự án phòng chống HIV/AIDS, 2 năm cộng tác với WHO.
Nhiễm độc da dị ứng thuốc: Triệu chứng và phương pháp điều trị
Ánh Vũ
22/12/2023
Mặc định
Lớn hơn
Nhiễm độc da dị ứng thuốc là một biến chứng rất hay xảy ra trong quá trình điều trị các bệnh lý khác. Biểu hiện trên lâm sàng của tình trạng này rất đa dạng, phong phú với những tổn thương ở da, niêm mạc và cả các cơ quan nội tạng. Vậy phương pháp điều trị tình trạng nhiễm độc da do dị ứng thuốc như thế nào?
Hầu hết các loại thuốc đều có thể gây ra các phản ứng dị ứng. Tuy nhiên, tình trạng dị ứng với thuốc tây thường phổ biến hơn, đặc biệt là nhóm thuốc kháng sinh, thuốc chống viêm không chứa steroid, thuốc chống co giật và các loại thuốc điều trị bệnh gout. Vậy triệu chứng của nhiễm độc da dị ứng thuốc là gì? Phương pháp điều trị hiệu quả tình trạng này như thế nào?
Triệu chứng khi xảy ra tình trạng nhiễm độc dị ứng thuốc
Các biểu hiện và triệu chứng của nhiễm độc dị ứng thuốc thường xảy ra trong vòng một giờ sau khi sử dụng thuốc, đôi khi có thể xảy ra sau vài giờ, vài ngày hoặc vài tuần sau dùng thuốc. Các triệu chứng nhiễm độc da dị ứng thuốc bao gồm:
Mề đay
Các loại thuốc đều có nguy cơ gây ra mề đay, đặc biệt là thuốc kháng sinh, vaccin, huyết thanh, NSAIDs…
Mề đay là một trong những biểu hiện thường gặp và là triệu chứng ban đầu của hầu hết các trường hợp bị nhiễm độc da dị ứng thuốc. Mề đay có thể xuất hiện sau khi sử dụng thuốc vài phút hoặc vài ngày. Lúc này, người bệnh có cảm giác nóng bừng hoặc râm ran như bị côn trùng đốt tại một vài vị trí trên da, sau đó sẽ xuất hiện những vết sẩn phù màu đỏ hoặc hồng có đường kính vài mm đến vài cm. Những nốt sẩn phù có ranh giới rõ ràng, mật độ chắc, hình bầu dục hoặc hình tròn, xuất hiện ở khắp cơ thể hoặc có thể chỉ khu trú tại vùng đầu - mặt - cổ, tứ chi.
Ngứa là dấu hiệu xuất hiện sớm của mề đay, gây ra cảm giác khó chịu nhất, càng gãi càng khiến cho vết sẩn to nhanh hoặc làm xuất hiện những vết sẩn khác, thường làm người bệnh bị mất ngủ.
Đôi khi, người bệnh còn xuất hiện thêm triệu chứng khó thở, đau khớp, đau bụng, sốt cao, chóng mặt, buồn nôn. Mề đay thường dễ tái phát trong thời gian ngắn, thậm chí ban sẩn vừa mất đi đã xuất hiện trở lại ngay.
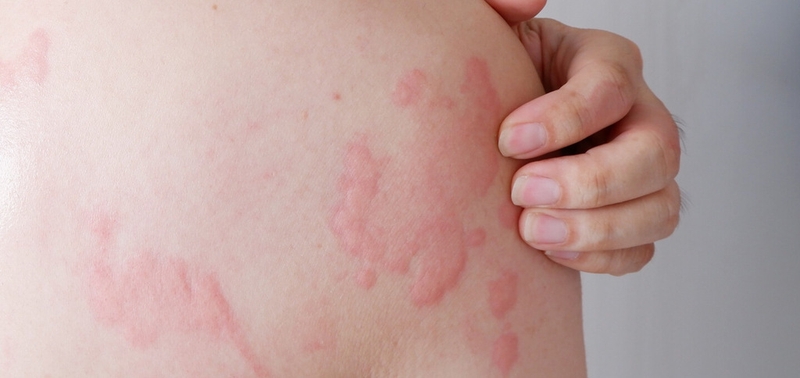
Viêm da dị ứng tiếp xúc
Triệu chứng này thường được gây ra chủ yếu do thuốc và các hóa chất là thuốc bôi và mỹ phẩm.
Viêm da dị ứng do tiếp xúc thực chất chính là chàm (Eczema) với thương tổn da cơ bản là mụn nước có kèm theo ban đỏ, ngứa trên vùng da tiếp xúc và diễn tiến nhanh qua nhiều giai đoạn.
Tình trạng viêm da dị ứng tiếp xúc thường xảy ra vài giờ sau khi da tiếp xúc với thuốc hoặc mỹ phẩm. Biểu hiện sớm là ngứa dữ dội, nổi các ban đỏ, mụn nước hoặc phù nề tại vị trí tiếp xúc với thuốc.
Các loại thuốc thường gây viêm da tiếp xúc có thể kể đến như Ampicillin, Penicillin, Streptomycin, Cloramphenicol, Sulfamid, Tetracyclin, NSAIDs, các thuốc an thần…

Đỏ da toàn thân
Tình trạng này xảy ra với diện rộng trên 90% so với diện tích cơ thể hoặc da đỏ toàn thân như tôm luộc, gồm có 2 giai đoạn là đỏ da và bong vẩy trắng.
Đỏ da toàn thân xuất hiện sau 2 - 3 ngày, trung bình là 6 - 7 ngày và đôi khi là 2 - 3 tuần lễ sau khi sử dụng thuốc. Người bệnh có biểu hiện ngứa khắp người, rối loạn tiêu hóa, sốt cao, nổi ban và tiến triển nhanh thành đỏ da toàn thân. Trên da người bệnh có vảy trắng, kích thước không đồng đều, chảy dịch vàng tại các vết nứt kẽ tay kẽ chân, đôi khi bội nhiễm có kèm dịch mủ.
Các triệu chứng khác
Người bệnh bị nhiễm độc da dị ứng thuốc có thể xuất hiện phát ban da với biểu hiện:
- Ngứa;
- Sốt;
- Sưng phù mặt, mắt, môi;
- Khó thở;
- Thở khò khè;
- Sổ mũi;
- Ngứa mắt, chảy nước mắt;
- Sốc phản vệ.
Các dấu hiệu của tình trạng sốc phản vệ gồm có:
- Co thắt đường thở và phù nề cổ họng, gây khó thở;
- Buồn nôn;
- Đau quặn bụng;
- Nôn mửa hoặc tiêu chảy;
- Bồn chồn, hoảng hốt, lo âu;
- Mạch đập nhanh nhỏ khó bắt;
- Hạ huyết áp;
- Mất ý thức.
Những đối tượng nào dễ bị dị ứng thuốc?
Bất cứ ai cũng có thể xảy ra phản ứng dị ứng thuốc hoặc nhiễm độc da dị ứng thuốc. Tuy nhiên, có một vài đối tượng sau đây có nguy cơ cao hơn cả, bao gồm:
- Người có tiền sử dị ứng với những chất khác như dị ứng với phấn hoa, dị ứng với thực phẩm…
- Người đã từng xảy ra phản ứng dị ứng với một loại thuốc nào đó.
- Trong gia đình có thành viên từng bị dị ứng thuốc.
- Những đối tượng thường xuyên tiếp xúc với chính loại thuốc gây dị ứng do phải dùng ở liều cao, sử dụng lặp đi lặp lại hoặc kéo dài thời gian dùng.
- Người mắc phải một số bệnh lý có liên quan đến phản ứng dị ứng thuốc như nhiễm HIV/AIDS hoặc virus Epstein - Barr.
Cần làm gì khi bị nhiễm độc da dị ứng thuốc?
Hãy gọi ngay cho 115 khi bạn hoặc người thân xung quanh sau khi dùng thuốc xuất hiện triệu chứng của nhiễm độc da dị ứng như:
- Khó thở;
- Thở khò khè;
- Co thắt đường thở hoặc cảm giác đường thở đang đóng lại;
- Khàn giọng hoặc nói khó;
- Sưng nề cổ họng, lưỡi hoặc môi;
- Buồn nôn, nôn hoặc đau bụng;
- Nhịp tim nhanh;
- Mạch nhanh nông;
- Chóng mặt, bồn chồn;
- Phát ban kèm theo khó thở;
- Nổi mề đay;
- Mất ý thức;
- Các triệu chứng của sốc phản vệ.
Sau đó, cần xử lý theo các bước như sau:
- Ngưng sử dụng loại thuốc nghi ngờ gây dị ứng hoặc gây dị ứng.
- Khi có dấu hiệu sốc phản vệ, tiêm ngay thuốc Epinephrine vào bắp đùi phía ngoài, có thể chích xuyên qua quần áo nếu cần thiết.
- Đặt người bệnh nằm ngửa, đầu thấp, kê cao chân. Nếu người bệnh buồn nôn hoặc nôn ói thì cho họ nằm nghiêng về một bên, không cho người bệnh ngồi dậy hoặc đứng lên.
- Cần có người trông coi người bệnh, không nên để họ nằm một mình.
- Nếu các triệu chứng không thuyên giảm hoặc có xu hướng nghiêm trọng hơn, tiếp tục tiêm Epinephrine lần thứ 2 cách liều thứ nhất 5 phút.
- Cần nhanh chóng đưa bệnh nhân đến bệnh viện.

Điều trị nhiễm độc da dị ứng thuốc tại bệnh viện
Trong điều trị nhiễm độc da dị ứng thuốc tại bệnh viện, một vấn đề mang tính nguyên tắc cần được lưu ý là khuyến cáo tuyệt đối không để người bệnh tiếp xúc với loại thuốc điều trị và phòng bệnh đã gây ra hiện tượng dị ứng cho bản thân bệnh nhân, đồng thời hạn chế dùng các loại thuốc khác có nguy cơ cao dị ứng chéo.
Về phương pháp điều trị, có thể cho bệnh nhân dùng các loại thuốc chống dị ứng kháng Histamin anti H1 thế hệ 2 như Fexofenadin, Cetirizin, Rupatadin, Loratadin, Desloratadin astemizol… Đối với trường hợp dị ứng thuốc nghiêm trọng có thể sử dụng kết hợp với thuốc Corticoid như Prednisolon hoặc Methylprednisolon tiêm truyền, đồng thời có thể phối hợp với một số loại thuốc điều trị triệu chứng khác.
Trong trường hợp nhiễm độc da dị ứng thuốc gây tổn thương da nặng như hội chứng Lyell, hội chứng Stevens-Johnson cần tiến hành điều trị hỗ trợ bằng cách bù dịch, chăm sóc các vết da bọng nước, giảm đau và điều trị dự phòng bội nhiễm cơ thể.
Trong một vài trường hợp cần tiến hành bù nước và điện giải khi nếu cần thiết, kể cả thuốc lợi tiểu. Nếu xảy ra hiện tượng bội nhiễm thì cho người bệnh dùng thuốc kháng sinh thích hợp và đảm bảo sử dụng một cách an toàn, hợp lý.
Để phòng ngừa hiện tượng sốc phản vệ có thể xảy ra, bác sĩ cần xử trí kịp thời các trường hợp bệnh nhân bị đỏ da, hội chứng Lyell, hội chứng Stevens-Johnson để giảm thiểu các rủi ro.
Tóm lại, nhiễm độc da dị ứng thuốc là một trong những biến chứng dễ xảy ra trong quá trình điều trị, gây ra những triệu chứng nghiêm trọng, thậm chí là tử vong. Do đó, nếu thấy cơ thể xuất hiện dấu hiệu bất thường sau khi sử dụng bất kỳ loại thuốc nào đó, bạn hãy ngưng dùng thuốc và báo ngay cho bác sĩ điều trị để được xử trí kịp thời.
Xem thêm:
Các bài viết liên quan
Gối chườm thảo dược có tốt không? Công dụng và cách dùng
4 trường hợp nên hạn chế uống nước mía dù thời tiết nắng nóng
Trời nắng nóng tác động đến chức năng thận ra sao?
Uống nước ấm trước khi đi ngủ có tác dụng gì đối với sức khỏe và giấc ngủ?
Bác sĩ đa khoa là gì và vai trò của họ trong hệ thống y tế
Đề xuất khám sức khỏe miễn phí từ 2026 cho nhiều nhóm người?
Power nap là gì? Lợi ích của giấc ngủ ngắn và cách ngủ đúng cách
Thực phẩm chức năng Nhật Bản có tốt không và cách chọn sản phẩm phù hợp?
Cửa hàng bán thực phẩm chức năng ở TP.HCM uy tín, chính hãng và giá hợp lý
Mua thực phẩm chức năng ở đâu uy tín Hà Nội?
:format(webp)/Option_1_2_2d9677e5fd.png)
:format(webp)/Option_1_1_2a84e0cd00.png)
:format(webp)/nguyen_tuan_trinh_079608e72f.png)