Dược sĩ chuyên khoa Dược lý - Dược lâm sàng. Tốt nghiệp 2 trường đại học Mở và Y Dược TP. Hồ Chí Minh. Có kinh nghiệm nghiên cứu về lĩnh vực sức khỏe, đạt được nhiều giải thưởng khoa học. Hiện là Dược sĩ chuyên môn phụ trách xây dựng nội dung và triển khai dự án đào tạo - Hội đồng chuyên môn tại Nhà thuốc Long Châu.
Đánh giá mức độ tổn thương thận cấp bằng thang điểm AKIN
Thảo Hiền
02/02/2025
Mặc định
Lớn hơn
Thang điểm AKIN (Acute Kidney Injury Network), được phát triển vào năm 2007, là một trong những hệ thống phân loại quan trọng giúp xác định mức độ nghiêm trọng của tổn thương thận cấp dựa trên sự thay đổi của nồng độ creatinin huyết thanh và lượng nước tiểu.
Tổn thương thận cấp (Acute Kidney Injury - AKI) là một tình trạng suy giảm chức năng thận xảy ra đột ngột, có thể gây ra nhiều biến chứng nghiêm trọng, đe dọa đến tính mạng bệnh nhân. Để đánh giá mức độ tổn thương thận cấp, thang điểm AKIN đã có những cải tiến đáng kể so với trước đó là RIFLE, giúp nâng cao độ chính xác trong chẩn đoán, từ đó cải thiện kết quả điều trị và giảm thiểu tỷ lệ tử vong.
Bệnh lý tổn thương thận cấp là gì?
Tổn thương thận cấp (Acute Kidney Injury - AKI) là sự suy giảm nhanh chóng chức năng thận trong một thời gian ngắn, từ vài ngày đến vài tuần. Sự suy giảm này dẫn đến tích tụ các sản phẩm nitơ trong máu, đặc biệt là urê và creatinine, gây ra tình trạng azotemia. Tổn thương thận cấp có thể đi kèm hoặc không đi kèm với giảm lượng nước tiểu (thiểu niệu hoặc vô niệu). Tổn thương thận cấp có thể do nhiều nguyên nhân, bao gồm:
- Tưới máu thận không đầy đủ: Xảy ra do chấn thương nặng, bệnh tật, hoặc sau phẫu thuật.
- Tổn thương tại thận: Do bệnh thận tiến triển nhanh, như viêm cầu thận cấp, hoặc các tổn thương mạch máu thận.
- Tắc nghẽn đường tiết niệu: Cản trở lưu thông nước tiểu, ví dụ như sỏi thận hoặc u.
Một số các triệu chứng phổ biến của tổn thương thận cấp thường gặp bao gồm: Chán ăn, buồn nôn, nôn. Ngoài ra, triệu chứng nặng hơn có thể bao gồm co giật và hôn mê, rối loạn về nước và điện giải, và mất cân bằng axit-bazơ có thể phát triển nhanh chóng.
Chẩn đoán tổn thương thận cấp chủ yếu dựa trên các xét nghiệm cận lâm sàng:
- Creatinine huyết thanh: Để đánh giá chức năng lọc của thận.
- Chỉ số nước tiểu và xét nghiệm cặn nước tiểu: Để đánh giá tình trạng thận và các yếu tố nguy cơ.
- Chẩn đoán hình ảnh (siêu âm, CT scan): Giúp phát hiện tắc nghẽn hoặc tổn thương cấu trúc thận.
- Sinh thiết thận (nếu cần): Để xác định nguyên nhân tổn thương thận.
Tổng quan về thang điểm AKIN
Phân loại AKIN (Acute Kidney Injury Network), được xuất bản vào tháng 3 năm 2007, là một phiên bản cải tiến của phân loại RIFLE trước đó, với một số sửa đổi quan trọng để cải thiện khả năng chẩn đoán và phân loại tổn thương thận cấp (AKI). Dưới đây là chi tiết về phân loại này:
Các giai đoạn của AKI theo phân loại AKIN
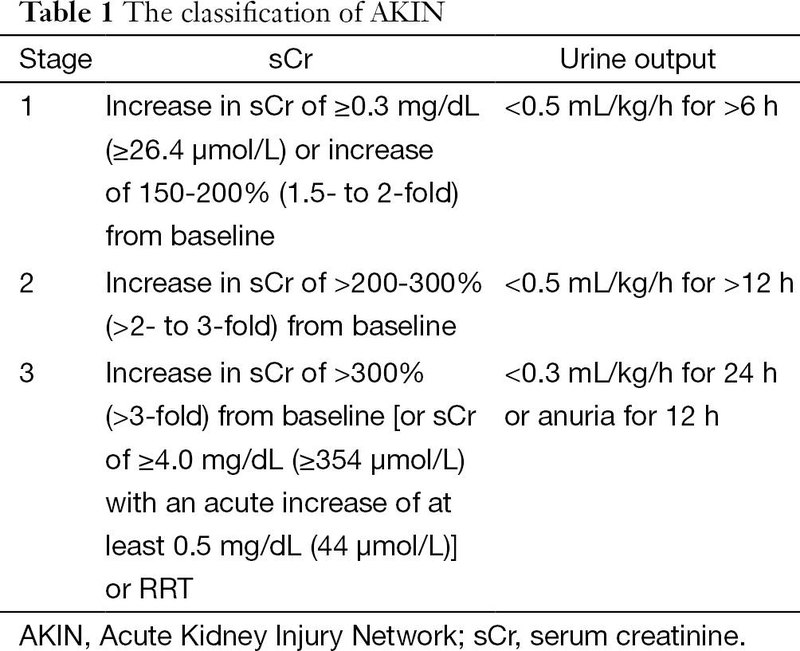
Phân loại theo thang điểm AKIN chia tổn thương thận cấp thành ba giai đoạn, tương ứng với mức độ nghiêm trọng của tổn thương:
- Giai đoạn 1: Tương ứng với mức độ "Risk" trong phân loại RIFLE, nhưng được mở rộng để bao gồm cả trường hợp SCr tăng tuyệt đối ≥26,5 μmol/L (0,3 mg/dL).
- Giai đoạn 2: Tương ứng với mức độ "Injury" trong phân loại RIFLE, biểu thị tổn thương nghiêm trọng hơn với sự gia tăng lớn hơn của SCr hoặc giảm nghiêm trọng lượng nước tiểu.
- Giai đoạn 3: Tương ứng với mức độ "Failure" trong phân loại RIFLE và còn bao gồm cả những bệnh nhân cần sử dụng phương pháp thay thế thận (RRT - Renal Replacement Therapy). Điều này có nghĩa là bất kỳ bệnh nhân nào phải bắt đầu RRT, bất kể giai đoạn ban đầu của họ, sẽ được xếp vào giai đoạn 3. Đáng chú ý, các phân loại "Loss of kidney function" (mất chức năng thận) và "End-stage kidney disease" (bệnh thận giai đoạn cuối) trong RIFLE đã bị loại bỏ trong phân loại AKIN.
Chẩn đoán AKI theo phân loại AKIN
Phân loại theo thang điểm AKIN xác định tổn thương thận cấp sau khi đã đảm bảo rằng bệnh nhân đã được bù nước đầy đủ và loại trừ khả năng tắc nghẽn đường tiết niệu. Điều này có nghĩa là trước khi chẩn đoán AKI, cần đảm bảo rằng tình trạng mất nước không phải là nguyên nhân gây ra sự suy giảm chức năng thận. Điểm khác biệt lớn của phân loại AKIN so với RIFLE là nó chỉ dựa vào nồng độ creatinin huyết thanh (SCr) để đánh giá, thay vì dựa vào sự thay đổi của độ lọc cầu thận (GFR). Điều này giúp đơn giản hóa quy trình chẩn đoán, đặc biệt trong những trường hợp không có sẵn dữ liệu về GFR.
Phân loại AKIN không yêu cầu phải có giá trị SCr nền (trước đó) của bệnh nhân, điều này làm tăng tính linh hoạt trong chẩn đoán, đặc biệt trong các tình huống cấp cứu khi không có giá trị SCr trước đó để so sánh. Tuy nhiên, để chẩn đoán AKI, cần ít nhất hai lần đo SCr trong vòng 48 giờ. Nếu SCr tăng ít nhất 26,5 μmol/L (0,3 mg/dL) hoặc tăng ít nhất 50% so với giá trị trước đó (tương đương tăng 1,5 lần), hoặc nếu lượng nước tiểu của bệnh nhân giảm xuống dưới 0,5 mL/kg/h trong hơn 6 giờ, thì có thể xác định bệnh nhân đang bị tổn thương thận cấp.
Ưu điểm của phân loại AKIN
Một trong những ưu điểm lớn của phân loại AKIN là việc chẩn đoán chỉ được xem xét sau khi đã đảm bảo bệnh nhân được bù nước đầy đủ, giúp tránh những chẩn đoán sai lệch do mất nước. Ngoài ra, việc phân loại chỉ dựa trên SCr thay vì eGFR cũng làm giảm sự phức tạp trong chẩn đoán, đồng thời không cần thiết phải có giá trị SCr nền trước đó, điều này rất hữu ích trong các tình huống khẩn cấp.
Nhược điểm của phân loại AKIN
Tuy nhiên, phân loại AKIN cũng có một số hạn chế. Một trong những hạn chế lớn nhất là nó không phát hiện được AKI nếu sự gia tăng SCr xảy ra trong khoảng thời gian dài hơn 48 giờ, có thể bỏ sót các trường hợp AKI phát triển chậm. Ngoài ra, giai đoạn 3 của phân loại này bao gồm nhiều tiêu chí chẩn đoán khác nhau (bao gồm SCr, lượng nước tiểu và RRT), và sự khác biệt trong cách thức và thời điểm sử dụng RRT giữa các bác sĩ, bệnh viện, và quốc gia có thể làm giảm độ chính xác và khả năng tiên lượng của phân loại này, đặc biệt là ở giai đoạn 3.
Xử lý cấp cứu khi bệnh nhân bị tổn thương thận cấp
Trong các trường hợp tổn thương thận cấp tính (AKI) có biến chứng nguy hiểm đến tính mạng, bệnh nhân cần được xác định kịp thời và chuyển đến đơn vị hồi sức tích cực. Dựa vào tình trạng bệnh nhân và các biến chứng để đưa ra phương án điều trị phù hợp:
- Phù phổi: Điều trị bằng liệu pháp oxy, thuốc giãn mạch tĩnh mạch (như nitroglycerin), thuốc lợi tiểu (thường không hiệu quả trong AKI) hoặc lọc máu.
- Tăng kali máu: Cần truyền tĩnh mạch 10 mL dung dịch 10% gluconat canxi, 50g dextrose và 5-10 đơn vị insulin để ổn định kali máu. Các biện pháp này không giảm tổng lượng kali trong cơ thể, vì vậy cần sử dụng thêm thuốc có tác dụng lâu hơn (như natri polystyrene sulfonate, thuốc lợi tiểu, hoặc lọc máu).
- Nhiễm toan chuyển hóa: Việc điều chỉnh bằng natri bicarbonat được khuyến nghị khi pH máu < 7.20. Natri bicarbonate được truyền chậm qua tĩnh mạch để cân bằng axit-bazơ.
- Lọc máu: Được chỉ định khi có các tình trạng sau: Rối loạn điện giải nặng (kali > 6 mmol/L), phù phổi không đáp ứng với điều trị bằng thuốc, nhiễm toan chuyển hóa không đáp ứng với điều trị, hội chứng ure máu cao (như viêm màng ngoài tim, co giật, bệnh não). Ở bệnh nhân không có triệu chứng nặng và có khả năng hồi phục chức năng thận, việc lọc máu có thể trì hoãn cho đến khi có triệu chứng rõ ràng.

Ngoài ra có các biện pháp hỗ trợ khác như:
- Ngừng thuốc gây độc thận.
- Kiểm soát lượng nước: Hạn chế lượng nước hấp thu hàng ngày, điều chỉnh lượng nước và natri cho phù hợp với tình trạng natri máu.
- Chế độ ăn: Giảm thiểu lượng natri và kali trong khẩu phần, duy trì lượng protein khoảng 0.8 g/kg/ngày.
- Kiểm soát các rối loạn điện giải: Dùng các chất gắn phospho không chứa canxi để duy trì phospho máu dưới 5.5 mg/dL. Trong trường hợp kali máu cao, dùng resin trao đổi cation để giảm nồng độ kali máu.
- Theo dõi cẩn thận trong giai đoạn đa niệu: Điều chỉnh lượng nước và điện giải phù hợp để tránh các biến chứng như hạ kali máu, hạ natri máu hoặc tăng natri máu.
Việc quản lý suy thận cấp cần kết hợp chặt chẽ giữa điều trị nguyên nhân gây bệnh, xử lý biến chứng và duy trì cân bằng nước-điện giải để bảo vệ chức năng thận và tăng cơ hội phục hồi cho bệnh nhân.
Thang điểm AKIN đã khẳng định vai trò thiết yếu trong chẩn đoán và quản lý tổn thương thận cấp, nhờ khả năng nhận diện sớm và chính xác dựa trên những thay đổi nhỏ của creatinin huyết thanh và lượng nước tiểu. Mặc dù còn tồn tại một số hạn chế, AKIN cung cấp công cụ đơn giản và hiệu quả giúp cải thiện việc phân tầng mức độ nghiêm trọng của AKI và nâng cao chất lượng chăm sóc bệnh nhân.
Xem thêm: Đánh giá mức độ tổn thương thận qua thang điểm RIFLE
Các bài viết liên quan
Thủ dâm mỗi ngày gây suy thận? Hiểu đúng về sức khỏe sinh lý
Khám tổng quát có phát hiện suy thận không? Giải đáp chi tiết
Suy thận ngày càng trẻ hóa: 7 nguyên tắc vàng giúp bảo vệ thận
Chế độ ăn cho người cắt 1 quả thận như thế nào?
Suy thận mùa nóng: 5 cách bảo vệ thận tự nhiên
Bị suy thận có ăn được yến mạch không?
Bánh dành cho người suy thận nên chọn loại nào tốt cho sức khỏe?
Giải đáp: Người suy thận có uống được sữa Glucerna không?
Các loại cá tốt cho thận nên bổ sung thường xuyên trong chế độ ăn
Các loại cá tốt cho bé ăn dặm được chuyên gia dinh dưỡng khuyên dùng
:format(webp)/Option_1_2_2d9677e5fd.png)
:format(webp)/Option_1_1_2a84e0cd00.png)
:format(webp)/tran_huynh_minh_nhat_905ca436dd.png)